Аритмогенная дисплазия правого желудочка
В статье не хватает ссылок на источники (см. рекомендации по поиску). |
| Аритмогенная дисплазия правого желудочка | |
|---|---|
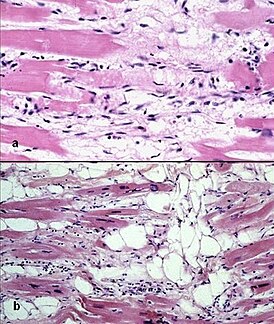 Микропрепарат миокарда, окраска гематоксилин — эозином: исход аритмогенной кардиомиопатии правого желудочка: гибель кардиомиоцитов (a), с развитием фиброза и инфильтрации адипоцитами (b). | |
| МКБ-11 | BC43.6 |
| МКБ-10 | I42.8 |
| МКБ-10-КМ | I42.8 |
| МКБ-9-КМ | 425.4[1] |
| OMIM | 107970 |
| DiseasesDB | 29750 |
| MeSH | D019571 |
Аритмоге́нная кардиомиопати́я (дисплази́я) пра́вого желу́дочка (лат. Arrhythmogenic right ventricular dysplasia) — генетически обусловленная первичная кардиомиопатия с преимущественным поражением правого желудочка.[2]
Этиология
[править | править код]Развитие данной патологии связано с генетическим дефектом части сердечной мускулатуры, известной как десмосомы — это часть клеток миокарда, которая соединяет клетки между собой. Десмосомы состоят из нескольких видов протеинов и многие из этих протеинов могут иметь злокачественные мутации.
Патогенез
[править | править код]Аритмогенная дисплазия правого желудочка — кардиомиопатия, затрагивающая преимущественно правый желудочек. В правом желудочке возникают зоны гипокинезии, с заменой мышечной ткани на фиброзно-жировую, с ассоциированными аритмиями.
Возникновение АПЖК связывают с мутациями в следующих генах:
- в генах 14 хромосомы- q23, q24
- в генах, которые отвечают за RyR2
- в генах 17 хромосомы, ответственных за синтез белков, участвующих в формировании цитоскелета
- в генах, контролирующих функцию трансформирующего фактора β.[2]
Клиническая картина
[править | править код]Первыми клиническими проявлениями АПЖК служат желудочковые аритмии, возникающие чаще всего при физических нагрузках и выявляемые в основном у подростков или молодых людей, реже в детском возрасте. У 29% больных АПЖК они проявляются синкопальными состояниями (обмороками), а у 7-23% больных - остановкой кровообращения.
При невысокой ЧСС больные могут ощущать лишь чувство сердцебиения. При частоте желудочковой тахикардии свыше 150-160 в минуту, помимо ощущения сердцебиения, нередко возникают головокружения, обмороки, падение АД (аритмогенный коллапс). Приступ желудочковой тахикардии с очень высокой частотой (200 в минуту и более) может трансформироваться в фибрилляцию желудочков и закончиться внезапной сердечной (аритмической) смертью.
Мономорфная желудочкова тахикардия с Экг-картиной блокады левой ножки пучка Гиса является наиболее частой желудочковой аритмией. Однако могут наблюдаться и другие желудочковые аритмии, начиная от бессимптомной желудочковой экстрасистолии до полиморфной желудочковой тахикардии с тяжелыми гемодинамическими расстройствами
Диагностика
[править | править код]- Анализ анамнеза заболевания и жалоб (когда (как давно) появилось ощущение перебоев в работе сердца, беспокоят ли головокружения, повышенная утомляемость, были ли потери сознания, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (перенесенные заболевания, операции, хронические заболевания, наличие вредных привычек).
- Анализ семейного анамнеза (есть ли у родственников пациента аритмогенная дисплазия правого желудочка, были ли в семье случаи внезапной сердечной смерти).
- Физикальный осмотр. Определяется цвет кожных покровов, внешний вид кожи, измерение массы тела. Анализируется частота дыхательных движений, измеряется артериальное давление, выслушиваются тоны сердца.
- Общий анализ крови и мочи. Проводится для выявления сопутствующих заболеваний.
- Биохимический анализ крови – определяют уровень общего холестерина (жироподобное вещество, строительный элемент клеток), « плохого» (приводит к образованию холестериновых бляшек в сосудах) и « хорошего» (предотвращает образование бляшек) холестерина, уровень сахара в крови, калия (элемент, необходимый для деятельности клеток). Проводится для выявления причины заболевания.
- ЭКГ (электрокардиография) – определяют признаки аритмогенной дисплазии правого желудочка, желудочковые аритмии (нарушение нормального ритма сердца), желудочковые тахикардии (увеличение числа сердечных сокращений)
- ЭхоКГ (эхокардиография) – определяется дилатация (расширение) правого желудочка, сокращения которого в типичных случаях носят асинергичный характер (нарушение способности производить нормальные движения).
- Радионуклидная вентрикулография и сцинтиграфия миокарда – определяется сегментарность (частичность) поражения правого желудочка. У небольшой части больных, однако, наблюдается диффузная (распространенная) гипо кинезия (снижение силы сокращений) правого желудочка. Левые отделы сердца чаще не измене ны.
- Магнитно-резонансная томография (МРТ) – визуализация жировой ткани в свободной стенке правого желудочка.
- Рентгеноконтрастная вентрикулография – определяется характерная дилатация (расширение) правого желудочка в сочетании с сегмен тарными нарушениями его сокращения, выпячиваниями контура в областях дисплазии (неправильное развитие тканей)
- Холтеровское мониторирование – исследование, помогающее в диагностике эпизодов желудочковой тахиаритмии (нарушение сердечного ритма, характеризующиеся повышением количества сердечных сокращений в минуту).
Этот раздел статьи ещё не написан. |
Дифференциальная диагностика
[править | править код]Проводится с другими видами сердечной аритмии.
Наиболее часто возникают трудности в дифференцировке АПЖК с аномалией Уля.
При аномалии Уля практически полностью отсутствует миокард правого желудочка и эпикард непосредственно прилежит к эндокарду без жировой прослойки, в отличие от АПЖК, где присутствует слой, представленный адипоцитами или соединительнотканными волокнами. Кроме того, при аномалии Уля отсутствует семейный анамнез, относительно редко наблюдается развитие аритмий и дебют заболевания наблюдается раньше. Существенную помощь в дифференциальной диагностике АПЖК и аномалии Уля оказывает МРТ, которая позволяет визуализировать жировую инфильтрацию правого желудочка, но наличие только жировой инфильтрации не является маркером АПЖК, помимо нее необходимо наличие соединительнотканного замещения и дегенеративных изменений кардиомиоцитов, в связи с этим рекомендуется проведение МРТ с контрастированием гадолинием. В то же время, в случае варианта АПЖК, связанного с дефектами генов, регулирующих рианодиновые рецепторы 2, наблюдается перегрузка ионами кальция и развитие стресс- индуцируемой желудочковой тахикардии, при этом имеются очень сдержанные изменения миокарда желудочков, а иногда и полное их отсутствие. В этом случае важную роль играет генетическое картирования.[3]
Этот раздел статьи ещё не написан. |
Прогноз
[править | править код]Необходимо не принимать участие в спортивных соревнованиях, не совершать тяжелые физические нагрузки. Также необходимо исключить наличие АПЖК у ближайших родственников.
Лечение
[править | править код]Основной задачей в лечении АПЖК- профилактика внезапной смерти. В результате различных исследований и накопленного опыта, наиболее высокая эффективность среди лекарственных препаратов была замечена у антиаритмиков III класса- соталола, в связи с этим он рассматривается как препарат первого выбора для профилактики рецидивов желудочковой тахикардии.
Однако наиболее надежно профилактика внезапной сердечной смерти у больных АПЖК высокого риска может осуществляться с помощью имплантации кардиовертеров-дефибрилляторов. Продолжительность жизни больных с ИКД близка к обычной.
А
Этот раздел статьи ещё не написан. |
Примечания
[править | править код]- ↑ Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ 1 2 Маколкин, Овчаренко. Внутренние болезни. — 6. — 2017.
- ↑ М.В. Мензоров, Е.В. Ефремова, А.М.Шутов. АРИТМОГЕННАЯ ДИСПЛАЗИЯ ПРАВОГО ЖЕЛУДОЧКА Учебно-методическое пособие для врачей и студентов медицинского факультета / к.м.н. Мовчан Е.В.. — 2015. — С. 23-24. — 34 с.