Интубация трахеи
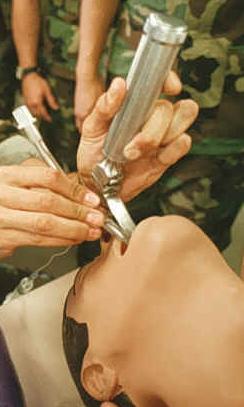
Интубация трахеи (лат. intubatio; in — в, внутри + tuba — труба) — введение эндотрахеальной трубки (ЭТТ) в трахею с целью обеспечения проходимости дыхательных путей. Рутинно используется для проведения искусственной вентиляции лёгких в том числе во время общей анестезии, а также при проведении реанимационных мероприятий. Через интубационную трубку может временно вводиться бронхоскоп и катетер для аспирации мокроты.
Наиболее распространённой является оротрахеальная интубация, когда с помощью ларингоскопа эндотрахеальная трубка проходит через полость рта, гортань и между голосовыми связками вводится в трахею. Затем манжета, находящаяся вблизи дистального кончика трубки, раздувается воздухом, чтобы зафиксировать положение трубки и обеспечить герметичность для защиты нижних дыхательных путей от крови и аспирации кислого желудочного содержимого. Ещё одна методика заключается в назотрахеальной интубации, при данной методике эндотрахеальная трубка проходит через нос, гортань, голосовые связки в полость трахеи.
Интубация трахеи зарекомендовала себя в качестве «золотого стандарта» обеспечения проходимости дыхательных путей по сравнению с масочной вентиляцией мешком Амбу и является методом выбора при проведении ИВЛ до нескольких суток.[1] Довольно часто после интубации трахеи возникает такое тяжёлое осложнение, как рубцовый стеноз трахеи. В случае необходимости проведения более длительной вентиляции используется трахеостомия.
Под термином экстубация подразумевают удаление введённой ранее трубки.
Техника интубации
[править | править код]Для проведения безопасной интубации разработано множество приёмов, таких как преоксигенация, фиброоптическая интубация, использования миорелаксантов с антидотами, такими как Сугаммадекс. В общем виде манипуляция происходит следующим образом:
- Преоксигенация чистым кислородом через лицевую маску (не нужный для дыхания азот воздуха постепенно замещается кислородом)
- Введение седативного средства с целью отключения сознания
- Введение миорелаксанта (широко используется сукцинилхолин)
- Собственно, интубация: выполнение тройного приёма Сафара, прямой ларингоскопии, поиск голосовой щели с последующим введением эндотрахеальной трубки
- Раздувание манжеты на конце трубки и начало вентиляции лёгких
- Проверка правильности положения трубки
В спокойных условиях, при отсутствии технических трудностей, от введения ларингоскопа до раздувания манжетки проходит менее 20 секунд. Для облегчения проведения трубки по трудным дыхательным путям используются бужи и стилеты.
Интубация пациентов без сознания или в состоянии клинической смерти производится немедленно, без подготовки и введения лекарственных средств.
Методы для подтверждения правильного размещения эндотрахеальной трубки
[править | править код]Присутствие CO2 в выдыхаемом газе достоверно подтверждает нахождение ЭТТ в трахее. Но экстренная интубация часто выполняется в стеснённых условиях и капнограф не всегда доступен, поэтому на практике применяются и другие методики. Чаще всего это аускультация, визуальный контроль экскурсии грудной клетки, контроль измеряемых параметров ИВЛ. Аускультация также помогает исключить случайную интубацию главного бронха из-за слишком глубокого введения трубки.
Простейшие методы
- Прямая визуализация (врач видит, что трубка прошла между голосовыми связками)
- Одинаковое дыхание с двух сторон грудной клетки при аускультации
- Симметричное двустороннее увеличение объёма грудной клетки на вдохе
- Отсутствие булькающих звуков в эпигастральной области
- Ритмичное запотевание стенок трубки во время выдоха, исчезновение конденсата на вдохе
С использованием мониторинга
- Капнография (капнометрия): содержание СО2 в конце выдоха (etCO2) и волны на экране капнографа
- Пульсоксиметрия: наличие пульсации на панели пульсоксигемометра отсутствие падением насыщения гемоглобина кислородом
Осложнения
[править | править код]
Интубации трахеи является врачебной манипуляцией (традиционно выполняется врачом анестезиологом-реаниматологом) и требует специальной подготовки. Анатомические особенности пациента, такие как ожирение, короткая шея, невозможность широкого раскрывания рта и ограничение движений в шейном отделе повышают риск осложнений. Наиболее частыми из них являются:
- Рубцовый стеноз трахеи
- Непреднамеренная интубация пищевода
- Повреждение слизистых оболочек глотки
- Повреждение зубов и зубных протезов (коронок)
- В крайне редких случаях может произойти разрыв трахеи
В экстренной ситуации, при попытке интубации пациента с «трудными» дыхательными путями может возникнуть ситуация «не могу интубировать, не могу вентилировать». При этом резко возрастает вероятность осложнений, поскольку персонал действует более жёстко в своих попытках любой ценой обеспечить вентиляцию лёгких. Если проходимость дыхательных путей восстановить всё же не удалось, то в течение нескольких минут наступает гипоксическая смерть мозга пациента и реанимационные мероприятия прекращаются.
Прогнозирование трудной интубации
[править | править код]Для прогнозирования трудной интубации распространено правило LEMON[2]. Это мнемоническое правило для облегчения запоминания основных этапов оценки прогнозируемой трудной интубации трахеи.
- L: Look externally — Внешняя оценка и анамнез (маленькая нижняя челюсть, большой язык, короткая шея, история черепно-лицевых травм, предыдущая операция.
- E: Evaluate the 3-3-2 rule — Оценка по правилу «3,3,2» (три пальца пациента должны быть в состоянии укладываться в его / её открытый рот; три пальца должны укладываться в расстояние между подбородком и горлом, и тиро-ментальное расстояние должно быть не менее, чем два пальца (расстояние от щитовидного хряща до подбородка).
- M: Mallampati classification — Оценка трудности интубации трахеи по шкале Маллампати.
- O: Obstruction — Выявление препятствий воздушному потоку (нарушение глотания слюны, стридорозное дыхание, осипший голос).
- N: Neck mobility — Определение подвижности шеи (пациент может наклонить голову назад и затем вперёд прикоснуться к груди).
Уход за эндотрахеальной трубкой
[править | править код]Установленная ЭТТ фиксируется пластырем или кляпом к голове пациента. Иногда для предотвращения движения трубки используется шейный воротник. Требуется периодическая санация трахеобронхиального дерева — удаление скапливающейся мокроты.
Правильность положения трубки должна подтверждаться после каждого перемещения пациента.
Примечания
[править | править код]- ↑ 2005 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Part 7.1: Adjuncts for Airway Control and Ventilation Архивная копия от 10 октября 2008 на Wayback Machine. Circulation 2005;112:IV-51-IV-57
- ↑ Medscape: Medscape Access. Дата обращения: 7 февраля 2013. Архивировано 11 февраля 2013 года.
Для улучшения этой статьи желательно:
|