Сердечно-сосудистый риск
Сердечно-сосудистый риск — вероятность развития того или иного неблагоприятного события со стороны сердечно-сосудистой системы (включая смерть от сердечно-сосудистого заболевания или осложнения) в течение определённого периода времени[1] (например, в течение ближайших 10 лет).
По тому, какие сердечно-сосудистые события учитываются в том или ином сердечно-сосудистом риске, можно выделить следующие группы рисков:
| группа риска | риск сердечной смерти | риск нефатального инфаркта миокарда | риск «мягких» проявлений ИБС | риск несердечной сосудистой смерти | риск нефатальных несердечных манифестаций атеросклероза |
|---|---|---|---|---|---|
| риск сердечной смерти | ν | ||||
| риск сердечно-сосудистой смерти | ν | ν | |||
| «жёсткий» («hard») риск ИБС | ν | ν | |||
| глобальный риск ИБС | ν | ν | ν | ||
| глобальный сердечно-сосудистый риск | ν | ν | ν | ν | ν |
ИБС — ишемическая болезнь сердца
Соотношение этих рисков между собой в разных возрастных группах и у разных полов отличается. Поэтому при переводе, к примеру, глобального сердечного риска в «жёсткий» сердечный риск существуют специальные таблицы (уникальные для разных полов), в частности из Wilson 1998[2].
Примерами сердечно-сосудистого риска являются:
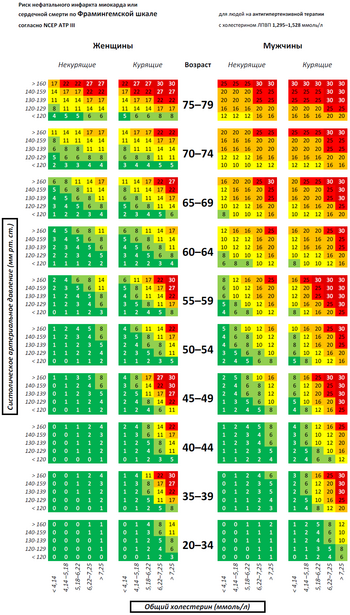
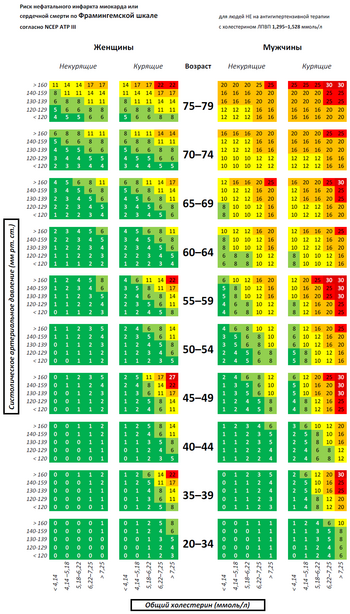
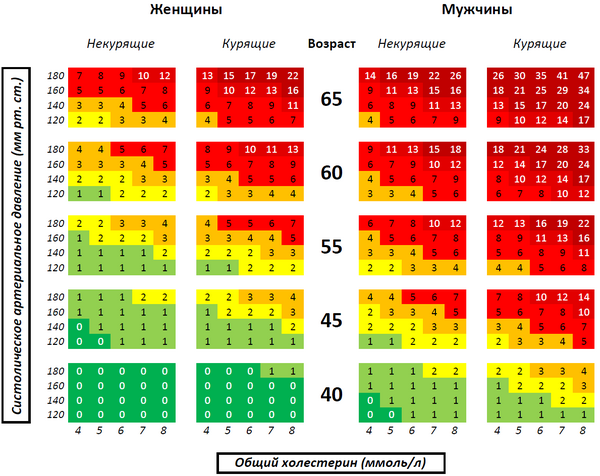
- риск нефатального инфаркта миокарда или смерти от сердечного заболевания в ближайшие 10 лет по Фрамингемской шкале[2]
- риск смерти от сердечно-сосудистого заболевания в ближайшие 10 лет по европейской шкале SCORE[3]
История[править | править код]
Учитывать абсолютный сердечно-сосудистый риск при выборе «агрессивности» профилактических вмешательств было впервые официально предложено в 1988 году в 1-м отчёте[4] Экспертной группы по лечению взрослых (ATP I) Национальной обучающей программы по холестерину США (NCEP). Впоследствии этот подход был подтверждён во 2-м[5] и 3-м отчёте[6] NCEP ATP и на 27-й конференции в Вифезде[7].
Практическое применение[править | править код]
Оценка сердечно-сосудистого риска рекомендована как практический инструмент определения оптимальной степени вмешательства для коррекции риска у конкретного человека[1][6]. Основными двумя предпосылками для использования сердечно-сосудистого риска во врачебной практике и здравоохранении являются:
- ограниченность экономических ресурсов и необходимость их использовать наиболее эффективно[8][9]
- необходимость сбалансировать пользу и возможный вред от профилактических вмешательств[9]
Градация риска[править | править код]
Согласно 3-му отчёту NCEP ATP[6] выделяют следующие степени риска:
| Риск | «Жёсткий» сердечный риск в ближайшие 10 лет | Оптимальный уровень холестерина ЛПНП |
|---|---|---|
| Высокий | >20 % | < 2,59 ммоль/л |
| Средний | 10-20 % | < 3,37 ммоль/л |
| Низкий | <10 % | < 4,14 ммоль/л |
Следующие заболевания автоматически переводят человека в группу высокого риска[6]:
- Перенесённый в прошлом инфаркт миокарда
- Стенокардия напряжения
- Перенесённая в прошлом транзиторная ишемическая атака или ишемический инсульт, связанные с бассейном сонной артерии
- Стеноз сонной артерии > 50 %
- Аневризма брюшного отдела аорты
- Перемежающаяся хромота и другой манифестированный периферический атеросклероз
- Сахарный диабет (1-го или 2-го типа)
Все перечисленные состояния, кроме первых двух, называются эквивалентами ишемической болезни сердца, потому что «жёсткий» сердечный риск при них как правило превышает 20 %[6]. А первые два являются проявлениями ишемической болезни сердца.
Шкалы[править | править код]
Фрамингемская шкала[править | править код]
Разработана на основании обширного эпидемиологического исследования, проводившегося на протяжении более 12 лет в небольшом городке Фрамингем около Бостона (штат Массачусетс, США). Хотя эта шкала разрабатывалась для американской популяции, была продемонстрирована[10] её применимость в Европе и некоторых других популяциях после соответствующей калибровки. Первая рабочая группа Европейского общества кардиологии, Европейского общества атеросклероза и Европейского общества артериальной гипертензии в 1994 году положила Фрамингемскую шкалу в основу расчёта риска сердечно-сосудистых событий в своих рекомендациях по профилактике ишемической болезни сердца[8]. Эта же шкала использовалась и в рекомендациях второй европейской рабочей группы в 1998 году[11] и в 3-м отчёте NCEP ATP 2002 года. Рекомендации последнего действуют в США по настоящее время[6]. Важно обратить внимание на то, что если в американских рекомендациях (3-м отчёте NCEP ATP) для определения высокого риска использовалась граница 20 % в ближайшие 10 лет по жёсткому сердечному риску, то в европейских рекомендациях до 2003 года та же граница (20 % в ближайшие 10 лет) использовалась по отношению к глобальному сердечно-сосудистому риску.
Шкала SCORE[править | править код]
В Европе в 2003 году на основании 12 когортных исследований и данных по 205178 пациентам была создана шкала SCORE[3]. Она заменила Фрамингемскую шкалу в рекомендациях[12] 3-й Европейской рабочей группы по профилактике сердечно-сосудистых заболеваний в 2003 году, и её интерпретация была скорректирована в рекомендациях 4-й Европейской рабочей группы в 2007 году[1]. В частности на основании данных когортного исследования проекта MONICA было изменено примерное соотношение между десятилетним риском сердечно-сосудистой смерти и глобальным сердечно-сосудистым риском. Если в рекомендациях 2003 года понятие высокого риска сердечно-сосудистой смерти (>5 % в ближайшие 10 лет) было соотнесено с глобальным риском сердечно-сосудистого события >20 % (в ближайшие 10 лет), то в рекомендациях 2007 года 5 % риск смерти уже приравнивался к 10%-му глобальному риску. Тем не менее понятие высокого риска (как и в рекомендациях от 2003 года определённое по риску смерти >5 % в ближайшие 10 лет) продолжало служить критерием для достижения целевого уровня холестерина ЛПНП («плохого холестерина») <2,5 ммоль/л. Это событие значимо отдалило в 2007 году европейские рекомендации от рекомендаций американских, где показанием для столь значимого снижения холестерина с 2002 года остаётся риск нефатального инфаркта миокарда или сердечной смерти >20 %[13].
Примеры[править | править код]
- Пример № 1.
- Для уменьшения сердечно-сосудистого риска и риска онкологических заболеваний у некого господина Х имеется 100 у.е. По специальной шкале был рассчитан риск смерти от сердечно-сосудистого заболевания у господина Х в ближайшие 10 лет. Он составил 8 %. А риск умереть от онкологического заболевания был оценён на 4 %. В наличии имеются два эффективных профилактических вмешательства. Вмешательство А уменьшает риск смерти от сердечно-сосудистого события на 25 % относительно имеющегося абсолютного риска. Вмешательство Б уменьшает риск смерти от онкологического заболевания на 75 % относительно имеющегося абсолютного риска. Каждое вмешательство стоит 100 у.е. Из-за ограниченности средств господин X должен выбрать одно из этих вмешательств. Если он выберет вмешательство А, он снизит риск смерти от сердечно-сосудистого заболевания на четверть от того риска, который у него был, то есть на 2 %. Если он выберет вмешательство Б, то снизит риск смерти от онкологического заболевания на три четверти от того риска, который у него был в начале, то есть на 3 %. Эта оценка показывает, что инвестиция во вмешательство Б является более эффективной, чем во вмешательство А. На данном примере видно, что оценка сердечно-сосудистого риска у данного конкретного человека позволила выбрать оптимальный способ профилактики. Хотя существует известный и эффективный способ профилактики смерти от сердечно-сосудистых заболеваний, у господина Х вложение ограниченных ресурсов в этот метод не является наиболее эффективным в профилактике смерти от любой причины.
- Пример № 2.
- В продаже имеется эффективное лекарство, которое препятствует свёртыванию крови и поэтому уменьшает риск образования тромбов и при постоянном приёме снижает риск нефатального инфаркта миокарда и сердечной смерти на 40 % относительно имеющегося риска. Но при этом данное лекарство даёт абсолютное увеличение риска тяжёлого кровотечения из желудочно-кишечного тракта и смерти от этого кровотечения на 5 % в ближайшие 10 лет. По Фрамингемской шкале риск нефатального инфаркта миокарда или сердечной смерти в ближайшие 10 лет у господин Y составил 10 %, а у господина Z — 20 %. Таким образом, данное лекарство может снизить риск у господина Y на 4 % и у господина Z на 8 %. Риск кровотечения и смерти от кровотечения у обоих возрастёт на 5 %. У господина Y вероятность развития тяжёлого осложнения от приёма лекарства больше снижения сердечно-сосудистого риска, а у господина Z — меньше. Поэтому господин Y от данного лекарства получит больше вреда, чем пользы, а у господина Z это лекарство окажется оптимальным способом профилактики.
Примечания[править | править код]
- ↑ 1 2 3 Graham I., et al. European guidelines on cardiovascular disease prevention in clinical practice: full text. Fourth Joint Task Force of the European Society of Cardiology and other societies on cardiovascular disease prevention in clinical practice (англ.) // Eur J Cardiovasc Prev Rehabil : journal. — 2007. — September (vol. 14, no. Suppl 2). — P. S1—113. — PMID 17726407. Архивировано 11 мая 2012 года.
- ↑ 1 2 Wilson P. W., et al. Prediction of coronary heart disease using risk factor categories (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 1998. — May (vol. 97, no. 18). — P. 1837—1847. — PMID 9603539. Архивировано 9 мая 2012 года.
- ↑ 1 2 Conroy R. M., et al. SCORE project group. Estimation of ten-year risk of fatal cardiovascular disease in Europe: the SCORE project (англ.) // Eur Heart J[англ.] : journal. — 2003. — June (vol. 24, no. 11). — P. 987—1003. — PMID 12788299. Архивировано 15 сентября 2011 года.
- ↑ Report of the National Cholesterol Education Program Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. The Expert Panel (англ.) // JAMA : journal. — 1988. — January (vol. 148, no. 1). — P. 36—69. — PMID 3422148.
- ↑ National Cholesterol Education Program. Second Report of the Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel II) (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 1994. — March (vol. 89, no. 3). — P. 1333—1445. — PMID 8124825.
- ↑ 1 2 3 4 5 6 National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III). Third Report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults (Adult Treatment Panel III) final report (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 2002. — December (vol. 106, no. 25). — P. 3143—3421. — PMID 12485966. Архивировано 4 октября 2014 года.
- ↑ 27th Bethesda Conference. Matching the Intensity of Risk Factor Management with the Hazard for Coronary Disease Events. September 14-15, 1995 (англ.) // J Am Coll Cardiol[англ.] : journal. — 1996. — April (vol. 27, no. 5). — P. 957—1047. — PMID 8609361. Архивировано 9 июля 2008 года.
- ↑ 1 2 Pyörälä K., et al. Prevention of coronary heart disease in clinical practice. Recommendations of the Task Force of the European Society of Cardiology, European Atherosclerosis Society and European Society of Hypertension (англ.) // Eur Heart J[англ.] : journal. — 1994. — October (vol. 15, no. 10). — P. 1300—1331. — PMID 7821306.
- ↑ 1 2 Grundy S. M., et al. Prevention Conference V: Beyond secondary prevention: identifying the high-risk patient for primary prevention: medical office assessment: Writing Group I (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 2000. — January (vol. 101, no. 1). — P. E3—E11. — PMID 10618316. Архивировано 18 апреля 2012 года.
- ↑ D'Agostino RB Sr, et al. General cardiovascular risk profile for use in primary care: the Framingham Heart Study (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 2008. — February (vol. 117, no. 6). — P. 743—753. — PMID 18212285. Архивировано 19 февраля 2014 года.
- ↑ Prevention of coronary heart disease in clinical practice. Recommendations of the Second Joint Task Force of European and other Societies on coronary prevention (англ.) // Eur Heart J[англ.] : journal. — 1998. — October (vol. 19, no. 10). — P. 1434—1503. — PMID 9820987. Архивировано 22 марта 2014 года.
- ↑ De Backer G., et al. European Society of Cardiology Committee for Practice Guidelines. European guidelines on cardiovascular disease prevention in clinical practice: third joint task force of European and other societies on cardiovascular disease prevention in clinical practice (constituted by representatives of eight societies and by invited experts) (англ.) // Eur J Cardiovasc Prev Rehabil : journal. — 2003. — August (vol. 10, no. 4). — P. S1—S10. — PMID 14555889. Архивировано 10 октября 2012 года.
- ↑ Grundy S. M., et al. National Heart, Lung, and Blood Institute; American College of Cardiology Foundation; American Heart Association. Implications of recent clinical trials for the National Cholesterol Education Program Adult Treatment Panel III guidelines (англ.) // Circulation[англ.] : journal. — Lippincott Williams & Wilkins[англ.], 2004. — July (vol. 110, no. 2). — P. 227—239. — PMID 15249516. Архивировано 7 сентября 2012 года.
Ссылки[править | править код]
- Инструмент создания индивидуальных карт пациентов с автоматическим расчётом риска на сайте Европейского общества кардиологии на русском языке (требуется регистрация на сайте)
- Интерактивный инструмент расчёта риска нефатального инфаркта миокарда или сердечной смерти по Фрамингемской шкале на английском языке (в калькуляторе холестерин следует вводить в мг/дл; для пересчёта принятых в России единиц измерения ммоль/л в мг/дл необходимо первые поделить на коэффициент 0,0259