Миелоидная саркома
| Миелоидная саркома | |
|---|---|
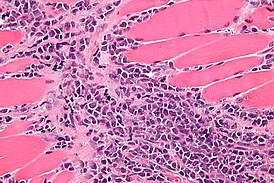 Микрофотография миелоидной саркомы в ткани мышцы | |
| МКБ-11 | 2A60.39 |
| МКБ-10 | C92.3 |
| МКБ-10-КМ | C92.30 и C92.3 |
| МКБ-9 | 205.3 |
| МКБ-9-КМ | 205.3[1] |
| МКБ-О | 9930/3 |
| MeSH | D023981 |

Миелоидная саркома (устаревшие названия «хлорома», «хлоролейкоз», «гранулоцитарная саркома», «гранулосаркома»,[2]:744 «экстрамедуллярная миелоидная ткань/опухоль»), — это солидная злокачественная опухоль, состоящая из незрелых клеток белого кровяного ростка костного мозга, так называемых миелобластов, аналогичных тем, которые вызывают острый миелоидный лейкоз.[3]. Другими словами, миелоидная саркома («хлорома», «гранулоцитома») — это одно из экстрамедуллярных (то есть вне-костномозговых) проявлений острого миелоидного лейкоза. То есть это скопление лейкозных клеток, характерных для острого миелоидного лейкоза, где-либо за пределами костного мозга и крови.
Исторические сведения[править | править код]
Заболевание, ныне известное как миелоидная саркома, было впервые описано британским врачом А. Бернсом в 1811 году.[4]. Однако термин «хлорома» по отношению к этому заболеванию был впервые употреблён лишь в 1853 году.[5] Этот термин произошёл от греческого χλωροΣ (хлорос, chloros), означающего «зелёный», «бледно-зелёный», так как эти опухоли часто имеют зелёный или бледно-зелёный цвет из-за присутствия в них миелопероксидазы. Тесная взаимосвязь между «хлоромой» и острым миелоидным лейкозом была впервые обнаружена в 1902 году Уортином и Доком.[6] Однако, поскольку до 30 % этих опухолей могут иметь белый, серый, розовый или коричневый цвет вместо «классического» зелёного или зеленоватого, а также в целях более точной гистологической классификации этих опухолей, Раппапорт в 1967 году предложил называть их не по цвету, а по типу клеток — термином «гранулоцитарная саркома».[7] С тех пор этот термин стал практически синонимом устаревшего термина «хлорома». Но, поскольку клетки, составляющие эту опухоль, всё-таки являются не зрелыми гранулоцитами, а бластными клетками, и, кроме того, могут принадлежать не гранулоцитарному, а, например, моноцитарному (при остром моноцитарном лейкозе), эритроидному и т. п. ростку кроветворения, в соответствии с формой ОМЛ по ФАБ,[8] то в последние годы вместо термина «гранулоцитарная саркома» применяется более научно корректный термин «миелоидная саркома».
В настоящее время, согласно определению термина, любое экстрамедуллярное (внекостномозговое) проявление острого миелоидного лейкоза может быть названо миелоидной саркомой. Однако по сложившейся исторической традиции некоторые особые лейкозные поражения называют своими специфическими именами:
- Кожные лейкемиды, термин, описывающий инфильтрацию кожи лейкозными клетками с образованием специфических узелков-инфильтратов, их также называют «кожная миелоидная саркома» (ранее «кожная гранулоцитарная саркома»).
- «Менинголейкоз» или «менингеальный лейкоз», термин, описывающий инвазию лейкозных клеток в субарахноидальное пространство и вовлечение в лейкозный процесс мозговых оболочек, обычно рассматривается отдельно от миелоидной саркомы («хлоромы»). Однако те очень редкие случаи, когда в ЦНС возникает солидная опухоль из лейкозных клеток, тем не менее могут, согласно определению, называться миелоидной саркомой ЦНС.
Частота и типичные клинические проявления[править | править код]
При остром лейкозе[править | править код]
Миелоидные саркомы являются редким заболеванием. Точная частота их встречаемости неизвестна, однако их нечасто наблюдают даже онкогематологи, специализирующиеся на лечении острого миелоидного лейкоза.
Миелоидные саркомы могут несколько чаще встречаться у пациентов со следующими особенностями заболевания:[9]
- Класс М2 по ФАБ, то есть Острый миелобластный лейкоз с созреванием;
- Больные, у которых лейкозные клетки имеют определённые специфические цитогенетические аномалии, такие, как t(8;21) или inv(16);
- Больные, у которых миелобласты экспрессируют Т-клеточные поверхностные антигены CD13 или CD14
- Больные с высоким количеством бластных клеток в крови или высоким уровнем ЛДГ, то есть с большой общей опухолевой массой.
Однако даже у пациентов с вышеупомянутыми факторами риска или их комбинацией, миелоидная саркома является редким осложнением ОМЛ.
Иногда миелоидная саркома может развиться как первое (и до поры до времени единственное) проявление рецидива после, казалось бы, успешного лечения острого миелоидного лейкоза. В соответствии с клиническим поведением миелоидных сарком, которые всегда являются системным заболеванием с самого начала (к ним не применима концепция «метастазирования»), все эти случаи должны рассматриваться и лечиться как ранние признаки системного рецидива ОМЛ, а не как локализованный процесс. Так, в одном обзоре 24 пациентов, у которых после, казалось бы, успешного лечения ОМЛ развились рецидивы в виде изолированных миелоидных сарком, было показано, что среднее время от возникновения миелоидной саркомы до констатации явного костномозгового рецидива составляло всего 7 месяцев (диапазон — от 1 до 19 месяцев). А этот обзор был опубликован в 1994 году, задолго до изобретения современных молекулярных техник, которые позволяют продемонстрировать наличие костномозгового «молекулярного» рецидива гораздо раньше, чем он станет очевиден гистологически.[10]
При миелодиспластических и миелопролиферативных синдромах, включая хронические лейкозы[править | править код]
Миелоидные саркомы могут возникнуть у пациентов с диагнозом миелодиспластического синдрома или миелопролиферативного синдрома, такого, например, как хронический миелоидный лейкоз, истинная полицитемия, эссенциальный тромбоцитоз или миелофиброз. Обнаружение миелоидной саркомы любой локализации у пациента с таким диагнозом считается де-факто доказательством того, что эти предопухолевые или низкозлокачественные хронические заболевания трансформировались в острый миелоидный лейкоз, требующий немедленного адекватного лечения. Например, появление миелоидной саркомы у больного с хроническим миелоидным лейкозом является достаточным доказательством того, что у этого больного ХМЛ перешёл в фазу «бластного криза». При этом наличие других признаков, таких, как костномозговой бластоз или бластоз в крови, для констатации факта бластного криза не является обязательным.
Первичная миелоидная саркома[править | править код]
В очень редких случаях миелоидная саркома может возникнуть у больного без одновременного соответствия критериям для постановки диагноза острого миелоидного лейкоза (по костному мозгу и крови), миелодиспластического или миелопролиферативного синдрома (в том числе хронического миелоидного лейкоза) и без предшествующей истории страдания этими заболеваниями. Это состояние известно как «первичная миелоидная саркома». Диагностика в этих случаях может быть особенно трудной. Практически во всех случаях первичной миелоидной саркомы вскоре развивается классический, системный («костномозговой») острый миелоидный лейкоз. Медиана времени от постановки диагноза «первичной миелоидной саркомы» до развития явного острого миелоидного лейкоза составляет 7 месяцев (диапазон от 1 до 25 месяцев).[9] Поэтому выявление первичной миелоидной саркомы должно рассматриваться как раннее начальное проявление острого миелоидного лейкоза, а не как локализованный процесс, и, соответственно, служить основанием для диагноза «острый миелоидный лейкоз» соответствующей гистологической формы и назначения лечения, соответствующего гистологической форме ОМЛ, группе риска, цитогенетике и иммунофенотипу опухоли. В частности, если выявляется миелоидная саркома, состоящая из промиелоцитов (тип ОМЛ М3 по ФАБ, острый промиелоцитарный лейкоз), то лечение должно соответствовать ОМЛ М3 и предусматривать не только и не столько химиотерапию, но, прежде всего, применение полностью транс-ретиноевой кислоты (ATRA) и триоксида мышьяка.
Расположение и симптоматика[править | править код]
Миелоидная саркома может возникнуть в практически любом органе или ткани. Однако наиболее частые локализации процесса — это кожа (состояние, известное как «кожные лейкемиды», англ. leukemia cutis) и дёсны. Вовлечение кожи в лейкозный процесс обычно выглядит как бледные, иногда с фиолетовым или зеленоватым оттенком, безболезненные, приподнятые над поверхностью кожи бляшки или узелки, которые при биопсии оказываются инфильтрированы лейкозными клетками (миелобластами). Следует отличать кожные лейкемиды от так называемого «синдрома Свита», при котором кожа инфильтрируется здоровыми (не злокачественными) зрелыми нейтрофилами, что представляет собой реактивный паранеопластический процесс. Вовлечение в лейкозный процесс дёсен приводит к характерному проявлению — бледным, опухшим, гиперплазированным, иногда болезненным дёснам, которые легко кровоточат при чистке зубов щёткой или другой небольшой травме.
Другие органы и ткани, которые могут быть вовлечены в лейкозный процесс, включают в себя, в частности, лимфатические узлы, желудок, тонкий и толстый кишечник, брюшную полость и средостение, лёгкие, эпидуральные пространства, яички, матку и яичники, орбиту глаза. Симптомы миелоидной саркомы при этом зависят от её анатомической локализации. Миелоидные саркомы могут также быть бессимптомными и обнаруживаться случайно в процессе обследования пациента, особенно пациента с острым миелоидным лейкозом.
Вовлечение центральной нервной системы наиболее часто принимает характер так называемого «менинголейкоза», или инвазии субарахноидальных пространств и обсеменения мозговых оболочек лейкозными клетками. Это состояние рассматривается отдельно от миелоидных сарком внемозговой локализации, поскольку требует других подходов к лечению. Истинные миелоидные саркомы ЦНС (то есть солидные опухоли из лейкозных клеток в ЦНС) исключительно редки, но, тем не менее, описаны в литературе.
Диагностика[править | править код]
Точный диагноз миелоидной саркомы обычно требует биопсии образца ткани из мест поражения. Исторически, даже в случае успешного взятия биоптата ткани, неправильный патоморфологический диагноз был весьма частой и существенной проблемой, особенно у пациентов, у которых не было чёткой предшествующей истории острого миелоидного лейкоза, миелодиспластического или миелопролиферативного синдрома, которые могли бы направить мысль патоморфолога по верному пути. Так, в частности, в одной из серий опубликованных наблюдений над пациентами с первоначально «безлейкозной» миелоидной саркомой, авторы указали, что 47 % пациентов были вначале неправильно диагностированы, и наиболее частым диагнозом был диагноз агрессивной лимфомы.[11]
Однако с появлением современных диагностических техник, таких, как иммунофенотипирование и иммуногистохимия, диагноз миелоидной саркомы сегодня можно поставить гораздо более надёжно, чем раньше, с меньшей задержкой в установлении правильного диагноза и с меньшим числом изначальных диагностических ошибок (неправильных диагнозов). Так, Травек с соавторами описал успешное использование для иммуногистохимического окрашивания ткани коммерчески доступной панели моноклональных антител против миелопероксидазы, поверхностных антигенов CD68, CD43 и CD20 для того, чтобы аккуратно и правильно диагностировать миелоидные саркомы и отличать их от лимфом.[12] Сегодня в целях диагностики и дифференцировки миелоидных сарком и лимфом в основном используется иммуногистохимическая окраска при помощи моноклональных антител к антигенам CD33 и CD117. Увеличивающаяся доступность и всё более точное и правильное использование проточной цитометрии также способствовала улучшению ранней и правильной диагностики этих опухолей.
Прогностическое значение[править | править код]
Специалисты расходятся во мнениях относительно прогностического значения наличия миелоидных сарком у пациентов с острым миелоидным лейкозом. В целом, принято считать, что наличие миелоидных сарком означает более худший прогноз, с худшим ответом на терапию, меньшей вероятностью получить ремиссию и худшей общей и безрецидивной выживаемостью.[13] Однако другие специалисты считают, что само по себе наличие миелоидных сарком ассоциируется с другими неблагоприятными биологическими маркерами опухоли, такими, как экспрессия молекул адгезии, Т-клеточных антигенов, неблагоприятные цитогенетические аномалии, большая опухолевая масса (высокий уровень ЛДГ в крови или высокий бластный лейкоцитоз), и поэтому само по себе наличие миелоидных сарком не несёт никакой дополнительной прогностической информации и не является независимым прогностическим фактором.[14]
Лечение[править | править код]
Как описано выше, миелоидные саркомы должны всегда рассматриваться как ещё одно проявление системного заболевания — острого миелоидного лейкоза, а не как изолированный локальный феномен, и потому должны лечиться системно по протоколам, предназначенным для лечения острого миелоидного лейкоза. Соответственно, у пациента как с первичной миелоидной саркомой, так и с недавно диагностированным острым миелоидным лейкозом, системная химиотерапия по протоколам, предназначенным для лечения острого миелоидного лейкоза (таким, как 7+3, ADE, FLAG и др.), должна использоваться в качестве терапии первой линии. С учётом менее благоприятного, в среднем, прогноза у пациентов с миелоидной саркомой по сравнению с пациентами с ОМЛ с отсутствием экстрамедуллярных проявлений, может иметь смысл применение более агрессивных схем индукционной и консолидационной химиотерапии (например, ADE или HDAC вместо «7+3») и ранняя — в первой ремиссии — высокодозная химиотерапия и аллогенная трансплантация гемопоэтических стволовых клеток. Локальное лечение в целом не показано и не является необходимым, так как миелоидные саркомы, как правило, довольно чувствительны к стандартной системной антилейкозной химиотерапии. Кроме того, локальное лечение (операция или лучевая терапия) сопряжено с риском осложнений (например, в случае операции — инфекций и кровотечений) и откладыванием начала химиотерапии, что при ОМЛ с его быстрым прогрессированием опасно. Исключением являются случаи, когда анатомическая локализация миелоидной саркомы угрожает функционированию того или иного жизненно важного органа (например, вызывает сдавление спинного мозга с нарушением функций тазовых органов или угрозу разрыва селезёнки, или непроходимость кишечника). В этом случае может быть показана экстренная операция или лучевая терапия на область поражения параллельно с возможно более ранним началом интенсивной противолейкозной химиотерапии. Также локальная лучевая терапия или операция могут быть паллиативной мерой для тех, кому нельзя химиотерапию ни в каком виде (что бывает редко — существуют альтернативные режимы для пожилых, ослабленных) или кто отказывается от неё.
Если миелоидная саркома персистирует (остаётся на месте) после завершения индукционной химиотерапии, тактика должна быть такой же, как и при резистентном (рефрактерном) остром миелоидном лейкозе — то есть, пробовать химиотерапию второй и третьей линии, не имеющую перекрёстной устойчивости с первым режимом, высокодозную химиотерапию и аллогенную трансплантацию стволовых гемопоэтических клеток. В дополнение или в качестве паллиативной меры (для тех кому нельзя дальнейшую химиотерапию) — но лишь в дополнение, а не вместо системной химиотерапии II или III линии, аллотрансплантации — может быть рассмотрено хирургическое удаление миелосаркомы или локальная лучевая терапия. Однако ни один из локальных методов не увеличивает выживаемость больных.[15]
Пациенты с изолированной первичной миелоидной саркомой также должны получать системную противолейкозную терапию, а не местное лечение, так как развитие типичного «костномозгового» острого миелоидного лейкоза в скором времени (измеряемом неделями или месяцами) после установления диагноза первичной миелоидной саркомы практически неизбежно, а лечение обоих состояний одинаково. По факту таким пациентам в большинстве случаев и ставится диагноз «острый миелоидный лейкоз, начальные внекостномозговые проявления» соответствующей гистологической формы, а не диагноз «первичной миелоидной саркомы».
Пациенты, получавшие лечение по поводу острого миелоидного лейкоза, давшие после лечения рецидив в виде изолированной миелоидной саркомы, должны лечиться так же, как пациенты с системным рецидивом (то есть, при помощи химиотерапии II и III линий, аллогенной трансплантации костного мозга). Однако, как и в случае с любым рецидивом острого миелоидного лейкоза, прогноз обычно плохой, особенно если это не первый рецидив (чем больше количество уже перенесённых рецидивов, тем труднее добиться ремиссии при помощи химиотерапии, тем короче ремиссии, агрессивнее поведение опухоли и выше её устойчивость к химиотерапии).
Пациенты с «предлейкозными» состояниями, такими, как миелодиспластический синдром, хронический миелоидный лейкоз, истинная полицитемия и другие миелопролиферативные заболевания, в случае развития у них миелоидной саркомы должны получать лечение так, как если бы их заболевание трансформировалось в острый миелоидный лейкоз (или, в случае ХМЛ, претерпело «бластный криз»). То есть, опять-таки, они должны получать системную противолейкозную химиотерапию. С учётом того, что у пациентов с историей миелодиспластического или миелопролиферативного синдрома (в частности с бласттрансформацией ХМЛ) прогноз всегда хуже, чем у пациентов с de novo ОМЛ, для них имеет смысл более агрессивная индукционная и консолидационная химиотерапия и ранняя — в первой ремиссии — аллогенная трансплантация гемопоэтических стволовых клеток.
Ссылки[править | править код]
- ↑ Disease Ontology (англ.) — 2016.
- ↑ James, William D.; Berger, Timothy G.; et al. Andrews' Diseases of the Skin: clinical Dermatology (англ.). — Saunders Elsevier, 2006. — ISBN 0-7216-2921-0.
- ↑ Karlin L., Itti E., Pautas C., et al. PET-imaging as a useful tool for early detection of the relapse site in the management of primary myeloid sarcoma (англ.) // Haematologica : journal. — 2006. — December (vol. 91, no. 12 Suppl). — P. ECR54. — PMID 17194660. Архивировано 7 декабря 2019 года.
- ↑ Burns A. Observations of surgical anatomy, in Head and Neck (англ.). — London: Royce, 1811. — P. 364.
- ↑ King A. A case of chloroma (неопр.) // Monthly J Med. — 1853. — Т. 17. — С. 17.
- ↑ Dock G., Warthin A.S. A new case of chloroma with leukemia (неопр.) // Trans Assoc Am Phys. — 1904. — Т. 19, № 64. — С. 115.
- ↑ Rappaport H. Tumors of the hematopoietic system // Atlas of Tumor Pathology, Section III, Fascicle 8 (англ.). — Washington DC: Armed Forces Institute of Pathology, 1967. — P. 241—247.
- ↑ Chevallier P., Mohty M., Lioure B., et al. Allogeneic Hematopoietic Stem-Cell Transplantation for Myeloid Sarcoma: A Retrospective Study From the SFGM-TC (англ.) // Journal of Clinical Oncology : journal. — 2008. — July (vol. 26, no. 30). — P. 4940. — doi:10.1200/JCO.2007.15.6315. — PMID 18606981. (недоступная ссылка)
- ↑ 1 2 Byrd J.C., Edenfield W.J., Shields D.J., Dawson N.A. Extramedullary myeloid cell tumors in acute nonlymphocytic leukemia: a clinical review (англ.) // Journal of Clinical Oncology : journal. — 1995. — July (vol. 13, no. 7). — P. 1800—1816. — PMID 7602369. (недоступная ссылка)
- ↑ Byrd J.C., Weiss R.B. Recurrent granulocytic sarcoma. An unusual variation of acute myelogenous leukemia associated with 8;21 chromosomal translocation and blast expression of the neural cell adhesion molecule (англ.) // Cancer : journal. — Wiley-Blackwell, 1994. — April (vol. 73, no. 8). — P. 2107—2112. — doi:10.1002/1097-0142(19940415)73:8<2107::AID-CNCR2820730815>3.0.CO;2-W. — PMID 7512442.
- ↑ Yamauchi K., Yasuda M. Comparison in treatments of nonleukemic granulocytic sarcoma: report of two cases and a review of 72 cases in the literature (англ.) // Cancer : journal. — Wiley-Blackwell, 2002. — March (vol. 94, no. 6). — P. 1739—1746. — doi:10.1002/cncr.10399. — PMID 11920536.
- ↑ Traweek S.T., Arber D.A., Rappaport H., Brynes R.K. Extramedullary myeloid cell tumors. An immunohistochemical and morphologic study of 28 cases (англ.) // The American Journal of Surgical Pathology : journal. — 1993. — October (vol. 17, no. 10). — P. 1011—1019. — doi:10.1097/00000478-199310000-00006. — PMID 8372941.
- ↑ Byrd J.C., Weiss R.B., Arthur D.C., et al. Extramedullary leukemia adversely affects hematologic complete remission rate and overall survival in patients with t(8;21)(q22;q22): results from Cancer and Leukemia Group B 8461 (англ.) // Journal of Clinical Oncology : journal. — 1997. — February (vol. 15, no. 2). — P. 466—475. — PMID 9053467. (недоступная ссылка)
- ↑ Bisschop M.M., Révész T., Bierings M., et al. Extramedullary infiltrates at diagnosis have no prognostic significance in children with acute myeloid leukaemia (англ.) // Leukemia : journal. — 2001. — January (vol. 15, no. 1). — P. 46—9. — doi:10.1038/sj.leu.2401971. — PMID 11243398.
- ↑ Imrie K.R., Kovacs M.J., Selby D., et al. Isolated chloroma: the effect of early antileukemic therapy (англ.) // Annals of Internal Medicine : journal. — 1995. — September (vol. 123, no. 5). — P. 351—353. — doi:10.7326/0003-4819-123-5-199509010-00005. — PMID 7625623.