Зрительный нерв
| Зрительный нерв | |
|---|---|
| лат. nervus opticus | |
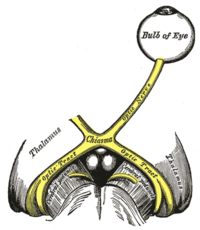 Левый зрительный нерв и зрительный проводящий путь | |
 Черепные нервы | |
| Каталоги | |
| Черепные нервы |
|---|
| ЧН 0 – Терминальный |
| ЧН I – Обонятельный |
| ЧН II – Зрительный |
| ЧН III – Глазодвигательный |
| ЧН IV – Блоковый |
| ЧН V – Тройничный |
| ЧН VI – Отводящий |
| ЧН VII – Лицевой |
| ЧН VIII – Преддверно-улитковый |
| ЧН IX – Языкоглоточный |
| ЧН X – Блуждающий |
| ЧН XI – Добавочный |
| ЧН XII – Подъязычный |
Зри́тельный нерв (лат. nervus opticus) — вторая пара черепных нервов, по которым зрительные раздражения, воспринятые чувствительными клетками сетчатки, передаются в головной мозг[1].
Анатомия
[править | править код]Зрительный нерв представляет собой нерв специальной чувствительности. Каждый зрительный нерв человека содержит от 770 000 до 1,7 миллиона нервных волокон[2], которые являются аксонами ганглиозных клеток одной сетчатки. В центральной ямке, которая имеет высокую остроту, эти ганглиозные клетки соединяются с 5 фоторецепторными клетками, в других областях сетчатки они соединяются со многими тысячами фоторецепторов.
Зрительный нерв по своему развитию и строению представляет собой не типичный черепной нерв, а как бы мозговое белое вещество, вынесенное на периферию и связанное с ядрами промежуточного мозга, а через них и с корой больших полушарий. Зрительный нерв берёт начало из ганглиозных клеток (третьих нервных клеток) сетчатки. Отростки этих клеток собираются в диске (или соске) зрительного нерва, находящемся на 3 мм ближе к середине от заднего полюса глаза. Далее пучки нервных волокон пронизывают склеру в области решётчатой пластинки, окружаются менингеальными структурами, образуя компактный нервный ствол. Нервные волокна изолированы друг от друга слоем миелина.
Среди пучков волокон зрительного нерва располагаются центральная артерия сетчатки (центральная ретинальная артерия) и одноимённая вена. Артерия возникает в центральной части глаза, а её капилляры покрывают всю поверхность сетчатки. Вместе с глазной артерией зрительный нерв проходит в полость черепа через зрительный канал, образованный малым крылом клиновидной кости.
Пройдя через толщу жирового тела глазницы, зрительный нерв подходит к общему сухожильному кольцу. Этот его участок носит название глазничной части (лат. pars orbitalis). Затем он входит в зрительный канал (лат. canalis opticus) — эта часть носит название внутриканальной части (лат. pars intracanalicularis), а из глазницы в полость черепа выходит так называемая внутричерепная часть зрительного нерва (лат. pars intracranialis). Здесь в области предперекрёстной борозды клиновидной кости (лат. os sphenoidale) происходит частичный перекрёст волокон зрительного нерва (лат. chiasma opticum).
Латеральная часть волокон каждого из зрительных нервов направляется дальше по своей стороне.
Медиальная часть переходит на противоположную сторону, где соединяется с волокнами латеральной части зрительного нерва гомолатеральной (своей) стороны и образует вместе с ними зрительный тракт (лат. tractus opticus).
По своему ходу ствол зрительного нерва окружён внутренним влагалищем зрительного нерва (лат. vagina interna n. optici), представляющим собой вырост мягкой оболочки головного мозга. Внутреннее влагалище отделяется щелевидным межвлагалищным пространством (лат. spatia intervaginalis) от наружного (лат. vagina externa n.optici), являющегося выростом паутинной и твёрдой оболочек головного мозга.
В щелевидном межвлагалищном пространстве (лат. spatia intervaginalis) проходят артерии и вены.
Каждый зрительный тракт огибает с боковой стороны ножку мозга (лат. pedunculus cerebri) и заканчивается в первичных подкорковых зрительных центрах, которые представлены с каждой стороны латеральным коленчатым телом, подушкой таламуса и ядрами верхнего холмика, где производится первичная переработка зрительной информации и формирование зрачковых рефлексов.
От подкорковых центров зрения нервы веером расходятся по обе стороны височной части головного мозга — начинается центральный зрительный путь (зрительная лучистость Грациоле). Далее волокна, несущие информацию от первичных подкорковых зрительных центров, собираются вместе, чтобы пройти через внутреннюю капсулу. Заканчивается зрительный путь в коре затылочных долей (зрительной зоне) головного мозга.
Функция
[править | править код]Рецепторами зрительных импульсов является сетчатка глаза. Она представляет собой выпячивание мозга и по существу состоит из трёх слоёв нейронов.
Первые нейроны называются палочками и колбочками. Когда свет достигает глаза, возникающая в этих элементах фотохимическая реакция преобразуется в импульсы, передающиеся в зрительную кору.
За исключением центральной ямки жёлтого пятна, колбочки и палочки перемешаны в сетчатке; число палочек в десять и более раз превышает число колбочек. В области жёлтого пятна, являющегося местом наиболее ясного зрения, имеются только колбочки, и каждая колбочка имеет связь только с одной биполярной клеткой, представляющей собой второй нейрон. Биполярные клетки передают импульсы к третьему нейрону, ганглиозной клетке внутреннего слоя сетчатки. Аксоны ганглиозных клеток радиально сходятся к одному участку сетчатки, находящемуся медиальнее жёлтого пятна, и формируют здесь диск или сосок зрительного нерва.
Зрительный нерв состоит, следовательно, из аксонов клеток, тела которых образуют ганглиозный слой сетчатой оболочки. Через костный канал зрительного нерва (лат. canalis opticus) зрительные нервы вступают в полость черепа, идут на основании мозга и здесь, кпереди от турецкого седла (лат. sella turcica), подвергаются перекрёсту, образуя т. н. зрительный перекрёст (лат. chiasma opticum). Перекрёст является частичным, так как ему подвергаются лишь волокна, идущие от носовых (внутренних) половин сетчаток; волокна же от наружных или височных половин проходят хиазму не перекрещенными. После хиазмы зрительные пути носят название зрительных трактов. В зрительных трактах волокна от отдельных полей сетчатки расположены в определённых участках поперечного сечения. Так, волокна от верхних полей сетчатки идут в верхних отделах нерва и тракта; волокна от нижних полей сетчатки — в нижних отделах. Это имеет значение для уточнения «хода» процесса, распространяющегося на зрительные тракты или нервы (например, опухоли). Следует иметь в виду, что при поражении всегда выпадают поля зрения, противоположные выпавшему полю сетчатки. В результате особенностей перекрёста в зрительных трактах проходят волокна не от одного глаза, как в зрительном нерве, а от одноимённых половин сетчаток обоих глаз: например, в левом зрительном тракте от обеих левых половин сетчаток. Следует напомнить, что преломляющие среды глаза проецируют на сетчатку обратное изображение видимого, и, следовательно, левый зрительный тракт проводит раздражения от правых, а правый тракт — от левых полей зрения обоих глаз.
В дальнейшем своём ходе зрительные тракты с основания поднимаются кверху, огибая снаружи ножки мозга, и входят в так называемые первичные или подкорковые зрительные центры, где волокна этих нейронов и заканчиваются.
В подкорковый отдел зрительного анализатора входят: подушка таламуса (лат. pulvinar), латеральное коленчатое тело (лат. corpus geniculatum lateralis) и ядра верхних холмиков среднего мозга (лат. colliculi superiores).
Следующие нейроны, проводящие в кору зрительные раздражения, начинаются только из латерального коленчатого тела (лат. corpus geniculatum lateralis). Волокна от его клеток проходят через внутреннюю капсулу, в заднем отделе заднего бедра и в составе пучка Грациоле, или лат. radiatio optica, заканчиваются в корковых зрительных областях. Названные пути проецируются на внутреннюю поверхность затылочных долей, в область шпорной борозды (лат. fissura calcarinae) (клин (лат. cuneus) и язычной извилины (лат. gyrus lingualis)), а также в глубину шпорной борозды — первичное проекционное поле зрительного анализатора. Все эти первичные проекционные поля связаны с одноимёнными половинами (своей стороны) сетчаток обоих глаз, но с противоположными, следовательно, половинами полей зрения.
В области, расположенной выше шпорной борозды, то есть в лат. cuneus, представлен верхний квадрант сетчаток этой же стороны; в области, расположенной книзу, то есть в лат. gyrus lingualis, — нижний.
В передних буграх четверохолмия заканчиваются так называемые пупиллярные волокна зрительных нервов, представляющие собой первое звено рефлекторной дуги реакции зрачка на свет. От передних бугров следующие нейроны идут к ядрам Якубовича (ядро глазодвигательного нерва) как своей, так и противоположной стороны, что обусловливает содружественную или сочувственную реакцию и другого зрачка при освещении лишь одного глаза. Также - от верхних холмиков через тектобульбарный и тектоспинальный пути к другим черепным и спинномозговым ядрам, таким образом обуславливается быстрая реакция на резкие движения (опыт Дарвина). Волокна зрительных трактов заканчиваются в подушке зрительного бугра, по-видимому устанавливают рефлекторные связи с промежуточным и средним мозгом (соматические и висцеральные рефлексы).
Ассоциативные и коммиссуральные волокна проходят от затылочной области к другим кортикальным центрам (связанным с высшими функциями, например чтением, речью), и к верхним холмикам. Вследствие этого через них обеспечиваются аккомодация и конвергенция.
В разделе не хватает ссылок на источники (см. рекомендации по поиску). |
Клиника поражения
[править | править код]Снижение зрения
[править | править код]При полном перерыве проводимости зрительного нерва наступает слепота на данный глаз (амавроз) с утратой прямой реакции данного зрачка на свет (зрачок слепого глаза суживается на свет только содружественно при освещении второго, здорового глаза). Понижение зрения называется амблиопией. При поражении только части волокон зрительного нерва наступают ограничения полей зрения, выпадения в нём секторами или островками (скотомы).
Выпадение полей зрения
[править | править код]При полном разрушении хиазмы возникает полная двусторонняя слепота. Но при ряде процессов поражение перекрёста зрительных нервов может быть ограниченным. Височная, или битемпоральная гемианопсия, являющаяся разноимённой, гетеронимной (в одном глазу выпадает правое, а в другом — левое поле зрения). При повреждении только наружных частей хиазмы (базальные воспалительные процессы или двусторонние аневризмы интракраниальных отделов сонных артерий) слепыми окажутся наружные или височные половины сетчаток обоих глаз и возникает тоже разноимённая, но уже биназальная гемианопсия с выпадением обоих внутренних полей зрения.
Значительно чаще встречаются так называемые одноимённые, или гомонимные гемианопсии, которые возникают при поражении зрительных путей и центров кзади от лат. chiasma opticum, то есть при поражении зрительных трактов, зрительного бугра, внутренней капсулы в её заднем отделе и затылочной доли.
Начиная со зрительного тракта, в путях и центрах проводятся и воспринимаются раздражения; в правых — от правых и в левых — от левых половин сетчаток обоих глаз. При перерыве здесь возникает гомонимная гемианопсия противоположных полей зрения; например, при поражении слева — правосторонняя одноимённая гемианопсия и наоборот.
Существуют некоторые опорные пункты для различения одинаковой, казалось бы, гемианопсии при поражении путей зрительного анализатора от зрительного анализатора до подкорковых центров и капсулы или коры. Отличительными признаками для этих гемианопсий будут следующие.
| Трактусовая гемианопсия | Центральная гемианопсия |
|---|---|
| Простая атрофия дисков зрительных нервов | Атрофии дисков зрительных нервов нет |
| Отсутствие реакции зрачков при освещении выключенных половин сетчаток | Зрачки на свет реагируют при освещении обеих половин сетчаток |
| Резко выражена асимметрия дефектов поля зрения | Дефекты зрения, как правило, симметричны |
При неполном поражении корковой проекционной зрительной области или идущих к ним зрительных путей могут возникать лишь квадрантные гемианопсии. Так, при разрушении, допустим, левого лат. cuneus «слепыми» окажутся только левые верхние квадранты сетчатки и выпадут соответственно в полях зрения только правые нижние квадранты; при очаге в области правого лат. gyrus lingualis выпадают левые верхние квадранты полей зрения и т. д.
Зрительные галлюцинации
[править | править код]При раздражении области шпорной борозды возникают зрительные галлюцинации в противоположных полях зрения типа простых фотом, являющиеся обычно аурой развивающегося вслед за ними припадка корковой эпилепсии. При раздражении же не в области шпорной борозды, а наружной поверхности затылочных долей (то есть ближе к области стыка зрительного анализатора с другими анализаторами) зрительные галлюцинации бывают более сложного типа: фигуры, лица, кинематографические картины и т. д.
Методика исследования
[править | править код]Для суждения о состоянии зрения необходимо исследовать остроту зрения, поле зрения, цветоощущение и глазное дно.
Определение остроты зрения
[править | править код]Определение остроты зрения осуществляется при помощи специальных таблиц, на которых расположено 10 рядов букв или других знаков убывающей величины. Исследуемый помещается на расстоянии 5 м от таблицы и называет обозначения на ней, начиная от самых крупных и постепенно переходя к самым мелким. Проводят исследование каждого глаза в отдельности. Острота зрения (лат. visus) равняется 1,если на таблице различают самые мелкие буквы (10-й ряд); в тех же случаях, когда различают только наиболее крупные (1-й ряд), острота зрения составляет 0,1 и т. д. Зрение вблизи определяется с помощью стандартных текстовых таблиц или карт. Счёт пальцев, движения пальцев, восприятие света отмечаются у больных с существенным нарушением зрения.
Исследование цветоощущения
[править | править код]Согласно трёхкомпонентной теории цветового зрения М. Ломоносова в зрительном анализаторе допускается существование трёх видов цветоощущающих компонентов, различно реагирующих на свет разной длины волны.
Цветоощущающие компоненты I типа сильнее всего возбуждаются длинными световыми волнами (красный), слабее средними (зелёный) и ещё слабее короткими (синий). Компоненты II и III типа соответственно наиболее сильно возбуждаются средними и короткими волнами.
При равномерном возбуждении всех трёх компонентов создаётся ощущение белого цвета. Отсутствие раздражения даёт ощущение чёрного цвета. В зависимости от степени возбуждения каждого из трёх компонентов суммарно получается всё многообразие цветов и их оттенков, в рамках воспринимаемого человеческим глазом спектра.
Расстройства цветоощущения бывают врождёнными и приобретёнными.
Расстройства цветоощущения могут проявляться либо аномальным восприятием цветов, которое называется цветоаномалией, или аномальной трихромазией, либо полным выпадением одного из трёх компонентов — дихромазией. В редких случаях наблюдается только чёрно-белое восприятие — монохромазия.
Каждый из трёх цветорецепторов в зависимости от порядка их расположения в спектре принято обозначать порядковыми греческими цифрами: красный — первый (протос), зелёный — второй (дейтерос) и синий — третий (тритос). Таким образом, аномальное восприятие красного цвета называется протаномалией, зелёного — дейтероаномалией, синего — тританомалией, а людей с таким расстройством соответственно протаномалами, дейтероаномалами и тританомалами.
Дихромазия наблюдается также в трёх формах: протанопии, дейтероанопии, тританопии. Лиц с данной патологией называют протанопами, дейтероанопами и тританопами.
Врождённые расстройства цветоощущения всегда двусторонние, не сопровождаются нарушением других зрительных функций и обнаруживаются только при специальном исследовании.
Приобретённые расстройства цветоощущения встречаются при заболеваниях сетчатки, зрительного нерва и ЦНС. Они бывают в одном или обоих глазах, выражаются в нарушении восприятия всех трёх цветов, обычно сопровождаются расстройствами других зрительных функций и, в отличие от врождённых расстройств, могут претерпевать изменения в процессе заболевания и его лечения.
К приобретённым расстройствам цветоощущения относится и видение предметов, окрашенных в какой-либо один цвет. В зависимости от тона окраски различают эритропсию (красный), ксантопсию (жёлтый), хлоропсию (зелёный) и цианопсию (синий). Эритропсия и цианопсия наблюдаются нередко после экстракции катаракты, а ксантопсия и хлоропсия — при отравлениях и интоксикациях.
Для исследования цветового зрения применяют два основных метода: специальные пигментные таблицы и спектральные приборы — аномалоскопы. Из пигментных таблиц наиболее совершенными признаны полихроматические таблицы Рабкина.
Исследование полей зрения
[править | править код]Исследование полей зрения заключается в определении их границ и выявлении дефектов зрительной функции внутри них. Для этой цели применяют контрольные и инструментальные методы.
Контрольный метод исследования прост. Сущность контрольного метода заключается в сравнении поля зрения врача, которое должно быть нормальным. Поместив больного спиной к свету, врач садится против него на расстоянии 1 м. Закрыв 1 глаз обследуемого, врач закрывает свой глаз, противоположный закрытому глазу больного. Обследуемый фиксирует взглядом глаз врача и отмечает момент появления пальца или другого объекта, который врач плавно передвигает с разных сторон от периферии к центру на одинаковом расстоянии между собой и больным. Сравнивая показания обследуемого со своими, врач может установить изменения границ поля зрения и наличие в нём дефектов.
Для ориентировочного исследования больному предлагают пальцем указать середину полотенца, верёвки или палки. Если нарушения поля зрения нет, то больной правильно делит примерно пополам всю длину предмета. При наличии ограничения поля зрения больной делит пополам примерно ¾ предмета, в связи с тем, что около ¼ его длины выпадает из поля зрения.
Исследование глазного дна проводится офтальмоскопом.
При поражении аксонов ганглиозных клеток на любом участке их следования (зрительный нерв, хиазма, зрительный тракт) со временем наступает дегенерация ткани диска зрительного нерва — первичная атрофия. Диск зрительного нерва при первичной атрофии сохраняет свои размеры и форму, но цвет его бледнеет и может стать серебристо-белым.
Если же у больного повышается внутричерепное давление, то нарушается венозный и лимфатический отток из сетчатой оболочки глаза, что ведёт к отёку диска зрительного нерва. В результате развивается так называемый застойный диск зрительного нерва. Он увеличен в размере, границы его размыты, отёчная ткань диска нередко выступает в стекловидное тело. Артерии сужаются, вены в то же время оказываются расширенными, извитыми. При резко выраженных явлениях застоя возникают кровоизлияния в ткань диска.
Застойные диски, если своевременно не устранена их причина, могут переходить в состояние атрофии. При этом размеры их уменьшаются, но обычно всё-таки остаются несколько больше нормальных, вены сужаются, границы становятся более чёткими, цвет — бледным. В таких случаях говорят о развитии вторичной атрофии дисков зрительных нервов. Офтальмоскопическая картина неврита зрительного нерва и застоя на глазном дне имеет много общего, но при неврите визус (острота зрения) обычно падает остро и оказывается низким с начала заболевания, а при застое визус может длительно сохраняться удовлетворительным, и значительное падение его наступает лишь с переходом застойного диска в атрофичный.
Синдром Фостера Кеннеди — при длительно существующей опухоли основания мозга, сдавливающей один из зрительных нервов, возникает первичная атрофия диска зрительного нерва на стороне поражения и вторичная атрофия на противоположной за счёт развития внутричерепной гипертензии.
Примечания
[править | править код]- ↑ Р. Д. Синельников, Я. Р. Синельников, А. Я. Синельников. Учение о нервной системе и органах чувств // Атлас анатомии человека / под ред. А. Г. Цыбулькина. — М.: Новая Волна : Издатель Умеренков, 2020. — Т. 4. — 488 с.
- ↑ Jonas, Jost B. et al. Human optic nerve fiber count and optic disc size (англ.) // Investigative Ophthalmology & Visual Science[англ.] : journal. — 1992. — May (vol. 33, no. 6).
Литература
[править | править код]- Bing Robert Компендіумъ топической діагностики головного и спинного мозга. Краткое руководство для клинической локализации заболеваній и пораженій нервныхъ центровъ Переводъ съ второго изданія — Типографія П. П. Сойкина — 1912
- Глазные болезни: Учебник/А. А. Бочкарёва, Т. И. Ерошевский, А. П. Нестеров и др.; Под ред. А. А. Бочкарёвой. 3-е изд. — М.:Медицина, 1989Глазные болезни: Учебник/А. А. Бочкарёва, Т. И. Ерошевский, А. П. Нестеров и др.; Под ред. А. А. Бочкарёвой. 3-е изд. — М.:Медицина, 1989
- Гусев Е. И., Коновалов А. Н., Бурд Г. С. Неврология и нейрохирургия: Учебник. — М.: Медицина, 2000
- Дуус П. Топический диагноз в неврологии Анатомия. Физиология. Клиника — М. ИПЦ «Вазар-Ферро», 1995
- Нервові хвороби/ С. М.Віничук, Є.Г.Дубенко, Є.Л.Мачерет та ін.; За ред. С. М.Віничука, Є.Г.Дубенка — К.: Здоров’я, 2001
- Привес М. Г., Лысенков Н. К. Анатомия человека. — 11-е переработанное и дополненное. — Гиппократ. — 704 с. — 5000 экз. — ISBN 5-8232-0192-3.
- Пулатов А. М., Никифоров А. С. Пропедевтика нервніх болезней: Учебник для студентов медицинских институтов — 2-е изд. — Т.: Медицина, 1979
- Синельников Р. Д., Синельников Я. Р. Атлас анатомии человека: Учеб. Пособие. — 2-е изд., стереотипное — В 4 томах. Т.4. — М.: Медицина, 1996
- Триумфов А. В. топическая диагностика заболеваний нервной системы М.: ООО «МЕДпресс». 1998
Ссылки
[править | править код]- Анатомия зрительного нерва // Проект «eyes for me»