Подагра
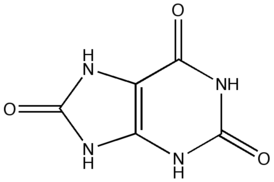
Пода́гра (др.-греч. ποδάγρα, буквально — капкан для ног; от πούς, род. п. ποδός — нога и ἄγρα — ловля, охота)[3] — системное[4], хроническое[4] метаболическое заболевание, которое характеризуется отложением в различных тканях организма кристаллов уратов в форме моноурата натрия или мочевой кислоты. В основе возникновения лежит накопление мочевой кислоты и уменьшение её выведения почками, что приводит к повышению концентрации последней в крови (гиперурикемия). Клинически подагра проявляется рецидивирующим острым артритом и образованием подагрических узлов — тофусов. Наряду с артритом, одним из основных клинических проявлений является поражение почек. Чаще подагра встречается у мужчин, но в последнее время всё больше распространяется и среди женщин. С возрастом заболеваемость увеличивается. Для лечения используются препараты, воздействующие на патогенетический механизм заболевания, а также препараты для симптоматического лечения.
История
[править | править код]
Подагра известна с глубокой древности. Первые документальные свидетельства (описание подагрического артрита большого пальца) восходят к временам Древнего Египта и датируются 2600 годом до н. э.[5] Древнегреческий врач Гиппократ в V веке до н. э. описывал клинические симптомы подагрического артрита в своих «Афоризмах», отмечая, что заболевание не встречается у евнухов и женщин до наступления менопаузы[6][7]. Римский философ и врач Авл Корнелий Цельс описывал взаимосвязь развития подагры с употреблением алкоголя и нарушениями работы почек[8]. В 150 году Гален утверждал, что подагра обусловлена «распущенностью, несдержанностью и наследственностью»[9].
В конце XVII века английский врач-клиницист Томас Сиденгам, более 30 лет страдавший подагрой, классифицировал её как отдельную болезнь и весьма точно описал клиническую картину острого приступа подагрического артрита в работе «Трактат о подагре» (лат. «Tractatus de podagra et hydrope»). В нём он сравнивал болевой синдром при подагре с болями «от зажима конечности прессом» и описывал ощущения больного, сравнимые с тем, как «в палец впилась клыками огромная собака»[10].
В 1679 году голландский учёный Антони ван Левенгук впервые описал микроскопическое строение кристаллов мочевой кислоты[6]. В 1848 году английский физиолог Альфред Баринг Гаррод (Alfred Baring Garrod, 1819—1906) при помощи нитки, опущенной в кровь пациента, страдающего подагрой, открыл и описал факт повышения содержания мочевой кислоты в крови при этом заболевании[11][12][13].
Первые научные работы французского врача Жана Мартена Шарко посвящены именно подагре: «Повреждения хряща при подагре» (фр. Les altérations des cartilages dans la gouite, 1858), «Подагрические отложения (тофусы) в наружном ухе у подагриков» (Les concrétions tophacées de l’oreille externe chez les goutteux, 1860), «Изменения в почках при подагре» (Les altérations du rein chez les goutteux, 1864), «О подагре и свинцовых отравлениях» (Les rapports de la goutte et de l’intoxication saturnine, 1864).
В 1899 году было обнаружено наличие кристаллов уратов в суставной жидкости во время приступа подагрического артрита. В 1961 году MacCarty и Hollander выявили роль кристаллов уратов в возникновении и развитии подагрического воспаления[14].
Исторически сложилось так, что со Средних веков и до XX века подагрой страдала преимущественно знать, в связи с чем она носила название «болезнь королей»[5][15], «болезнь богачей» и «болезнь аристократов»[5]. Её связывали с избыточным весом, перееданием (особенно со злоупотреблением мясной пищей) и чрезмерным употреблением алкоголя. К примеру, в 1739 году француз Эжен Мушрон (фр. Eugène Moucheron) издал брошюру «О благородной подагре и сопровождающих её добродетелях», в которой воспевал подагру и отмечал, что это болезнь королей, принцев, полководцев, умных и одарённых людей, а также приводил примеры коронованных особ, политических деятелей, людей искусства, страдавших подагрой[16]. Интерес к подагре вновь возрос в начале XX века, когда Хавелок Эллис (англ. Henry Havelock Ellis, 1859—1939) опубликовал в 1927 году книгу «История английского гения». В ней автор касался темы подагры и приводил в пример 55 выдающихся англичан, болеющих ею[17]. В 1955 году в журнале Nature была опубликована работа Эгона Орована «The origin of man»[18], в которой он описывал распространение подагры среди гениев и объяснял это тем, что мочевая кислота структурно весьма сходна с метилированными пуринами кофеином, теофиллином и теобромином, являющимися стимуляторами умственной активности и высших мозговых функций, и поэтому повышает внимание и способность к концентрации. Орован отметил, что у большинства животных мочевая кислота расщепляется под действием вырабатываемого в печени фермента уриказы до аллантоина и только у приматов, из-за отсутствия уриказы, она сохраняется в крови[17].
Эпидемиология
[править | править код]Гиперурикемия выявляется у 4—12 % населения, подагрой страдает 0,1 % населения России[19]. В США и Европе болеют 2 % жителей, среди мужчин в возрасте 55—65 лет 4—6 %.
Соотношение мужчин к женщинам составляет от 7:1 до 19:1. Пик заболеваемости приходится на 40—50 лет у мужчин, 60 лет и старше у женщин. До менопаузы женщины заболевают редко, вероятно, за счёт воздействия эстрогенов на экскрецию мочевой кислоты[19].
Частота подагрического артрита в различных популяциях колеблется: от 5 до 50 на 1000 мужчин и 1—9 на 1000 женщин, а число новых случаев в год — 1—3 на 1000 у мужчин и 0,2 на 1000 у женщин[19]. В последнее время частота случаев заболевания подагрой возросла[20].
Острый приступ подагры у подростков и молодых людей наблюдается редко; обычно он опосредован первичным или вторичным дефектом синтеза мочевой кислоты[19].
Этиология
[править | править код]Факторы развития заболевания
[править | править код]Существует целый ряд факторов риска, способствующих возникновению и развитию подагры у определённых лиц.
К факторам риска развития подагры относят артериальную гипертонию, гиперлипидемию, а также:
- повышенное поступление в организм пуриновых оснований, например, при употреблении большого количества красного мяса (особенно субпродуктов), некоторых сортов рыбы, какао, чая, шоколада, гороха, чечевицы, фруктозы, алкоголя (особенно пива, содержащего много гуанозина и ксантина — предшественников мочевой кислоты);
- увеличение количества пуриновых нуклеотидов при общем катаболизме (например, при противоопухолевой терапии, массивном апоптозе у людей с аутоиммунными болезнями);
- торможение выведения мочевой кислоты с мочой (например, при почечной недостаточности);
- повышенный синтез мочевой кислоты при одновременном снижении выведения её из организма (например, при злоупотреблении алкоголем, шоковых состояниях, гликогенозе с недостаточностью глюкозо-6-фосфатазы);
- наследственная предрасположенность (характер наследования всё ещё окончательно не выяснен).
Патогенез
[править | править код]В основе патогенеза заболевания находится повышение уровня мочевой кислоты в крови. Но это не является синонимом заболевания, так как гиперурикемия наблюдается и при других заболеваниях (болезни крови, опухоли, заболевания почек и т. д.), чрезвычайных физических перегрузках и питании жирной пищей.
Выделяют минимум три основных элемента возникновения подагры:
- накопление мочекислых соединений в организме;
- отложение данных соединений в органах и тканях;
- развитие острых приступов воспаления в местах поражения, образование подагрических гранулем и подагрических «шишек» — тофусов, обычно вокруг суставов.
Симптомы и течение заболевания
[править | править код]Полная естественная эволюция подагры проходит четыре стадии:
- бессимптомная гиперурикемия; небольшое повышение уровня мочевой кислоты, видно только по анализам[4].
- острый подагрический артрит; уровень мочевой кислоты увеличивается, в некоторых участках тела образуются тофусы[4].
- межкритический период;
- хронические подагрические отложения в суставах.
Нефролитиаз может развиться на любой стадии, кроме первой. Наблюдается постоянно повышенная концентрация мочевой кислоты в плазме крови и в моче; воспаление суставов по типу моноартритов, сопровождающихся сильной болью и лихорадкой; уролитиаз и рецидивирующие пиелонефриты, завершающиеся нефросклерозом и почечной недостаточностью.
Диагностика
[править | править код]Диагноз подагрического артрита может быть установлен на основании эпидемиологических критериев диагностики, принятых на третьем международном симпозиуме по исследованиям ревматических болезней (Нью-Йорк, 1966 год).
1. При химическом или микроскопическом выявлении кристаллов мочевой кислоты в синовиальной жидкости или отложении уратов в тканях.
2. При наличии двух или более таких критериев:
- чёткий анамнез и/или наблюдение хотя бы двух атак болевого припухания суставов конечностей (атаки, по меньшей мере на ранних стадиях, должны начинаться внезапно с сильным болевым синдромом; на протяжении 1—2 недель должна наступать полная клиническая ремиссия);
- чёткий анамнез и/или наблюдение подагрической атаки с поражением большого пальца ноги;
- клинически доказанные тофусы; чёткий анамнез и/или наблюдение быстрой реакции на колхицин, то есть уменьшение объективных признаков воспаления на протяжении 48 часов после начала терапии.
Рентгеновское исследование не включено в список обязательных диагностических исследований, однако оно может показать тофусные отложения кристаллов и повреждение костной ткани в результате повторных воспалений. Оно также показано для мониторирования влияния хронической подагры на суставы.
Выявления гиперурикемии недостаточно для установления диагноза, так как лишь 10 % лиц с гиперурикемией страдают подагрой[19].
Диагностические критерии подагры (ВОЗ 2000 г.)
[править | править код]I. Наличие характерных кристаллических уратов в суставной жидкости.
II. Наличие доказанных тофусов, содержащих кристаллические ураты, подтверждённые химически или поляризационной микроскопией.
III. Наличие как минимум 6 из 12 ниже представленных признаков:
- более чем одна острая атака артрита в анамнезе;
- максимальное воспаление сустава уже в первые сутки;
- моноартикулярный характер артрита;
- гиперемия кожи над поражённым суставом;
- припухание или боль, локализованные в I плюснефаланговом суставе;
- одностороннее поражение суставов свода стопы;
- узелковые образования, напоминающие тофусы;
- гиперурикемия;
- одностороннее поражение I плюснефалангового сустава;
- асимметричное припухание поражённого сустава;
- обнаружение на рентгенограммах субкортикальных кист без эрозий;
- отсутствие флоры в суставной жидкости.
Наиболее достоверны такие признаки, как острый или, реже, подострый артрит, обнаружение кристаллических уратов в синовиальной жидкости и наличие доказанных тофусов. Кристаллы уратов имеют вид палочек или тонких игл с обломанными или закруглёнными концами длиной около 10 мкм. Микрокристаллы уратов в синовиальной жидкости обнаруживаются как свободно лежащими, так и в нейтрофилах.
Дифференциальная диагностика
[править | править код]Подагру дифференцируют с сепсисом, который может протекать параллельно с ней, а также с другими микрокристаллическими артритами — кристаллический синовиит, прежде всего с хондрокальцинозом (в первую очередь с депозицией пирофосфата кальция, особенно у пожилых), реактивный, псориатический и ревматоидный артриты.
Лечение
[править | править код]Подагра — хроническое заболевание, вылечить её ещё никому не удавалось[4]. Смысл лечения в том, чтобы держать цифры показателей мочевой кислоты на уровне 315—365[4]. Критическая нижняя граница — 180[4].
Больные подагрой, впервые выявленной или в периоде обострения, подлежат стационарному лечению в специализированных ревматологических отделениях. Больные подагрой в период ремиссии заболевания при условии назначения адекватной терапии могут находиться под надзором ревматолога, нефролога по месту жительства в районных поликлиниках. Ориентировочная продолжительность лечения в стационарных условиях (специализированные ревматологические отделения) — от 7 до 14 суток при условии подбора адекватной эффективной терапии, до улучшения клинических и лабораторных признаков заболевания.
Современная фармакология до сих пор не имеет ни одного препарата, который одновременно был бы универсальным и мог бы действительно решать вопрос лечения подагры. Имеются препараты пеглотиказа[англ.], фебуксостат[англ.], лесинурад[англ.].
Лечение предусматривает:
- быстрое и осторожное купирование острого приступа;
- профилактику рецидива острого подагрического артрита;
- профилактику или регресс осложнений болезни;
- профилактику или регресс сопутствующих симптомов, таких как ожирение, гипертриглицеридемия или гипертензия;
- профилактику образования мочекислых почечных камней.
Лечение при остром приступе подагры
[править | править код]В разделе не хватает ссылок на источники (см. рекомендации по поиску). |
При остром подагрическом артрите проводят противовоспалительное лечение. Чаще всего используют колхицин для приёма внутрь, обычно в дозе 0,5 мг каждый час или 1 мг каждые 2 ч. Лечение продолжают до тех пор, пока: 1) не наступит облегчение состояния; 2) не появятся побочные реакции со стороны желудочно-кишечного тракта или 3) общая доза препарата не достигнет 6 мг на фоне отсутствия эффекта. Колхицин наиболее эффективен, если лечение начинают вскоре после появления симптомов. В первые 12 ч лечения состояние существенно улучшается более чем у 75 % больных. Однако у 80 % больных препарат вызывает побочные реакции со стороны желудочно-кишечного тракта, которые могут проявляться раньше клинического улучшения или одновременно с ним. При приёме внутрь максимальный уровень колхицина в плазме достигается примерно через 2 ч. Следовательно, можно предположить, что его приём по 1,0 мг каждые 2 ч с меньшей вероятностью обусловит накопление токсичной дозы до проявления терапевтического эффекта. Но поскольку терапевтическое действие связано с уровнем колхицина в лейкоцитах, а не в плазме, эффективность режима лечения требует дальнейшей оценки.
При внутривенном введении колхицина побочные эффекты со стороны желудочно-кишечного тракта не наступают, а состояние больного улучшается быстрее. После однократного введения уровень препарата в лейкоцитах повышается, оставаясь постоянным в течение 24 ч, и поддаётся определению даже спустя 10 сут. В качестве начальной дозы внутривенно вводят 2 мг, а затем при необходимости двукратно по 1 мг с интервалом в 6 ч. При внутривенном введении колхицина следует соблюдать особые предосторожности. Он оказывает раздражающее действие и при попадании в окружающие сосуды и ткани может вызвать резкую боль и некроз. Поэтому препарат следует разводить в 5—10 объёмах обычного солевого раствора, а вливание продолжать не менее 5 мин. Как при пероральном, так и при парентеральном введении колхицин может угнетать функцию костного мозга и вызывать алопецию, недостаточность печёночных клеток, психическую депрессию, судороги, восходящий паралич, угнетение дыхания и смерть. Токсические эффекты более вероятны у больных с патологией печени, костного мозга или почек, а также у получающих поддерживающие дозы колхицина. Во всех случаях дозу необходимо уменьшить. Его не следует назначать больным с нейтропенией.
При остром подагрическом артрите эффективны и другие противовоспалительные средства, в том числе индометацин, фенилбутазон, напроксен, эторикоксиб и др.
Индометацин можно назначать для приёма внутрь в дозе 75 мг, а затем 50 мг каждые 6 ч; лечение этими дозами продолжается и на следующие сутки после исчезновения симптомов, после чего принимаются 50 мг каждые 8 ч (трижды) и до 25 мг каждые 8 ч (тоже трижды). К побочным эффектам индометацина относятся желудочно-кишечные расстройства, задержка натрия в организме и симптомы со стороны центральной нервной системы. Несмотря на то, что указанные дозы могут вызывать побочные эффекты почти у 60 % больных, индометацин переносится обычно легче, чем колхицин, и применяется при остром подагрическом артрите. Аллопуринол и препараты, стимулирующие экскрецию мочевой кислоты, при остром приступе неэффективны. При острой подагре, особенно при противопоказаниях или неэффективности колхицина и нестероидных противовоспалительных средств, пользу приносит системное или местное (внутрисуставное) введение глюкокортикоидов. Для системного введения, будь то пероральное или внутривенное, следует назначать умеренные дозы в течение нескольких дней, так как концентрация глюкокортикоидов быстро уменьшается и их действие прекращается. Внутрисуставное введение длительно действующего стероидного препарата (например, гексацетонид триамцинолона в дозе 15—30 мг) может купировать приступ моноартрита или бурсита в течение 24—36 ч. Это лечение особенно целесообразно при невозможности использовать стандартную лекарственную схему.
Диета
[править | править код]Традиционные рекомендации заключаются в ограничении потребления пуринов и напитков, лекарств и продуктов, которые вызывают довольно быстрый диуретический эффект[4]. В этот список входит пиво (ранее категорически считалось, что любой алкоголь провоцирует подагру)[4], виноградный сок, арбуз и всё, что вызывает быстрое выделение мочи в больших количествах и из-за этого может спровоцировать приступ подагры[4]. К продуктам с высоким содержанием пуринов относятся некоторые мясные и рыбные продукты, а также чай, какао и кофе. Также доказано, что снижение веса за счёт умеренного ограничения углеводов и калорийной пищи в сочетании с пропорциональным повышением белка и ненасыщенных жирных кислот значительно снижает уровень мочевой кислоты и липидов[21].
См. также
[править | править код]Примечания
[править | править код]- ↑ 1 2 3 4 Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ 1 2 3 4 Disease Ontology (англ.) — 2016.
- ↑ Подагра : [арх. 15 июня 2022] / В. Г. Барскова // Перу — Полуприцеп. — М. : Большая российская энциклопедия, 2014. — С. 524. — (Большая российская энциклопедия : [в 35 т.] / гл. ред. Ю. С. Осипов ; 2004—2017, т. 26). — ISBN 978-5-85270-363-7.
- ↑ 1 2 3 4 5 6 7 8 9 10 Анохина, Инна (2019-06-27). "Подагру вылечить нельзя, но жить с нею можно, если не пускать на самотек". Газета «Голос Череповца». «Медиа Центр». Архивировано 30 июня 2019. Дата обращения: 25 января 2024.
- ↑ 1 2 3 Richette P., Bardin T. Gout // Lancet. — January 2010. — Vol. 375, № 9711. — P. 318—328. — doi:10.1016/S0140-6736(09)60883-7. — PMID 19692116.
- ↑ 1 2 Pillinger M. H., Rosenthal P., Abeles A.M. Hyperuricemia and gout: new insights into pathogenesis and treatment // Bulletin of the NYU Hospital for Joint Diseases. — 2007. — Vol. 65, № 3. — P. 215–221. — PMID 17922673. Архивировано 16 декабря 2008 года.
- ↑ The Internet Classics Archive Aphorisms by Hippocrates. MIT. Дата обращения: 15 февраля 2016. Архивировано 7 июля 2010 года.
- ↑ A. Cornelius Celsus. On Medicine. Book IV. University of Chicago. Дата обращения: 15 февраля 2016. Архивировано 30 июня 2023 года.
- ↑ Зилва Дж. Ф., Пэннелл П. Р. Клиническая химия в диагностике и лечении. — М.: Медицина, 1988. — 528 с. — ISBN 5-225-00220-X.
- ↑ Насонова В., Барскова В. Болезнь изобилия // Наука и жизнь. — 2004. — № 7.
- ↑ Garrod A. B. The nature and treatment of gout and rheumatic gout. — London: Walton and Maberly, 1859.
- ↑ Keitel W. The High Priest of gout – Sir Alfred Baring Garrod (1819–1907) // Z Rheumatol. — 2009. — Vol. 68, № 10. — P. 851—856. — doi:10.1007/s00393-009-0541-4. — PMID 19937040.
- ↑ Storey G. D. Alfred Baring Garrod (1819–1907) // Rheumatology (Oxford). — 2001. — Vol. 40, № 10. — P. 1189—1190. — doi:10.1093/rheumatology/40.10.1189. — PMID 11600751.
- ↑ McCarthy D. J., Hollander J. L. Identification of urate crystals in gouty synovial fluid. // Annals of Internal Medicine. — 1961. — Vol. 54. — P. 452.
- ↑ The Disease Of Kings - Forbes.com. Forbes. Дата обращения: 30 сентября 2017. Архивировано 1 сентября 2017 года.
- ↑ Засельский В., Лалаянц И. Природа гениальности // Огонёк. — 1996. — № 27. — С. 4.
- ↑ 1 2 Лалаянц И. Мочевая кислота бьёт в голову. Шишки гениальности следовало бы искать не на голове, а на ногах // Вокруг света. — 2008. Архивировано 3 марта 2016 года.
- ↑ Orowan E. The Origin of Man (англ.) // Nature. — 1955. — April (vol. 175, no. 4459). — P. 683—684. — ISSN 0028-0836. — doi:10.1038/175683a0.
- ↑ 1 2 3 4 5 Под ред. С.Л. Насонова. Клинические рекомендации. Ревматология. — ГЭОТАР-Медиа, 2008. — С. 112—119. — 288 с. — ISBN 978-5-9704-0698-4.
- ↑ Lisa K. Stamp, Tony R. Merriman, Nicola Dalbeth. Gout (англ.) // The Lancet. — 2016-10-22. — Т. 388, вып. 10055. — С. 2039–2052. — ISSN 1474-547X 0140-6736, 1474-547X. — doi:10.1016/S0140-6736(16)00346-9.
- ↑ Барскова, В.Г.; Насонова, В.А. (2002), Подагра и синдром инсулинорезистентности, Архивировано из оригинала 1 февраля 2009, Дата обращения: 24 ноября 2008
Ссылки
[править | править код]- Мочевая кислота бьет в голову Архивная копия от 3 марта 2016 на Wayback Machine // Вокруг света