Легионеллёз
| Легионеллёз | |
|---|---|
 Микрофотография L. pneumophila, полученная способом трансмиссионной электронной микроскопии | |
| МКБ-11 | 1C19 |
| МКБ-10 | A48.1, A48.2 |
| МКБ-10-КМ | A48.1 |
| МКБ-9 | 482.84 |
| МКБ-9-КМ | 482.84[1][2] |
| DiseasesDB | 7366 |
| MedlinePlus | 000616 |
| eMedicine | med/1273 |
| MeSH | D007876 |
Легионеллёз («болезнь легионеров»; др. названия — питтсбургская пневмония, понтиакская лихорадка, легионелла-инфекция, лихорадка форта Брэгг) — сапронозное острое инфекционное заболевание, обусловленное различными видами микроорганизмов, относящихся к роду Legionella[3][4].
Заболевание легионеллёзом протекает, как правило, с выраженной лихорадкой, общей интоксикацией, поражением лёгких, центральной нервной системы, органов пищеварения, возможно развитие синдрома полиорганной недостаточности.
История[править | править код]

Название заболевания связано со вспышкой 1976 года в Филадельфии тяжёлого респираторного заболевания, протекавшего по типу пневмонии. В июле 1976 года более 4000 участников съезда Американского легиона собралось в Филадельфии (штат Пенсильвания, США). Это был 49-й ежегодный съезд организации. После того, как съезд благополучно завершился, участники вместе со своими семьями разъехались по домам. Через три дня после окончания мероприятия, а именно 27 июля 1976 года, один из участников скоропостижно скончался от заболевания, протекавшего подобно пневмонии. Ещё через три дня один из пенсильванских терапевтов обратил внимание на то, что трое больных пневмонией, которых он лечил, тоже посещали съезд Американского легиона. В тот же день медицинская сестра одной из окрестных больниц обнаружила похожее заболевание ещё у трёх участников съезда. Официальные органы власти штата объединили все случаи, связав заболевание со съездом, уже 2 августа 1976 года. К этому моменту умерли 18 легионеров. Всего же во время этой вспышки заболел 221 человек, из них 34 скончалось.
Анализ предыдущих случаев заболевания пневмониями неясной этиологии после выделения возбудителя рода Legionella доказал, что массовая заболеваемость на съезде Американского легиона — не первый случай пневмонии, вызванной бактериями рода Legionella. Несмотря на этот факт, болезнь получила название «болезни легионеров», и лишь впоследствии была предложена классификация легионеллёзов. Впервые грамотрицательная палочка, отнесённая к роду Legionella, была выделена Джозефом Мак-Дейдом и Чарльзом Шепардом в 1977 году, через полгода после описанной вспышки[5]. Бактерия была высеяна с фрагмента лёгкого погибшего от легионеллёза человека. Вспышку заболевания, по мнению учёных, спровоцировали колонии легионелл, размножавшиеся в жидкости вентиляционной системы, установленной в гостинице, где остановились участники съезда.
Легионеллёзы до 1976 года[править | править код]
Как уже говорилось выше, до 1976 года отмечались случаи пневмонии неясной этиологии. После того, как был открыт возбудитель легионеллёза, начали организовываться исследования, направленные на уточнение этиологии давних вспышек. В результате проведённых анализов удалось установить, что L. pneumophila являлась возбудителем вспышек в 1957[6], 1959, 1965[7] и 1974 годах[8]. Достаточно хорошо изучена вспышка 1965 года, имевшая место в одной из больниц Вашингтона. При изучении этой вспышки активно обсуждались механизмы распространения инфекции, был поставлен вопрос о воздушно-капельном механизме как о возможном механизме передачи инфекции. Эпидемиологический анализ, проводившийся во время вспышки, связал последнюю с открытыми окнами и строительной площадкой неподалёку от больницы.
Широко известен случай, произошедший в 1968 году в поликлинике города Понтиак (Мичиган)[9]. При этой вспышке развилось заболевание, которое кардинально отличается от «болезни легионеров», описанной в 1976 году в Филадельфии, несмотря на то, что вызвано тем же самым микроорганизмом. Это заболевание получило название понтиакской лихорадки. Название возникло ещё до точного определения этиологии инфекции, закрепилось за нозологической формой и встречается до сих пор как наименование одной из форм легионеллёза. Несмотря на то, что симптомы поражения дыхательной системы отмечались и в Филадельфии, и в Понтиаке, не было зафиксировано ни единого случая развития пневмонии во время понтиакской вспышки. Летальных исходов от понтиакской лихорадки не отмечалось.
В 1968 году во время вспышки понтиакской лихорадки учёные вплотную подошли к выделению микроорганизма, вызывающего заболевание. Были использованы микробиологические способы диагностики, были высеяны колонии неизвестных микроорганизмов, были проведены опыты на морских свинках, доказавшие связь между высеянной культурой и развивающихся у морских свинок воспалительных процессов в различных отделах респираторного тракта[10]. Однако дальнейшие исследования дали отрицательные результаты. Сыворотка больных в Понтиаке изучалась методом непрямой иммунофлюоресценции на наличие антител к микроорганизмам, выращенным из полученных культур. Достаточного уровня антител до сих пор по неизвестным причинам выявлено не было, и исследования были свёрнуты. Необходимо отметить, что первое описание заболевания, похожего на понтиакскую лихорадку, относится к 1949 году[11].
Классификация[править | править код]
Классификация легионеллёзов на сегодняшний день ещё не устоялась. Однако традиционно все легионеллёзы подразделяют на болезнь легионеров и понтиакскую лихорадку[12]. Помимо этих форм легионеллёзов, часть исследователей выделяют лихорадку форта Брэгг и некоторые другие формы (например, так называемую внутрибольничную болезнь легионеров).
Болезнь легионеров протекает в виде тяжёлой пневмонии, течение её может быть злокачественным. Понтиакская лихорадка протекает с явлениями интоксикации, гипертермии, но без признаков пневмонии[13], поражение респираторного тракта похоже на такое поражение при гриппе. Для лихорадки форта Брэгг[14] характерно повышение температуры и развитие экзантемы.
Наряду с клинической классификацией легионеллёзов, изложенной выше, существует и бактериологическая классификация, заключающаяся в серотипировании возбудителя. В настоящее время классификация по серогруппам в клинике не используется. Это связано с рядом технических трудностей, имеющих место ввиду неоднородности и сложности антигенного состава легионелл[15].
В эпидемиологическом и, отчасти, клиническом аспекте имеет значение классификация, подразделяющая все легионеллёзы на внутрибольничные и внебольничные формы, формы, связанные с миграциями (миграционные или «легионеллёз путешественников»), а также легионеллёзы неясной формы.
Этиология[править | править код]

Легионеллёз — инфекционная патология, индуцированная внедрением в организм микроорганизмов рода Legionella. По современным данным, около 90 % легионеллёзов связано с видом L. pneumophila. Среди других видов легионелл чаще всего заболевание вызывают виды L. micdadei, L. longbeuchae, L. dumoffii и L. bozemanii[16][17][18]. Легионеллёзы, вызванные последними бактериями, развиваются, как правило, на фоне иммунодефицитных состояний. Всего для человека патогенны 17 из 41 видов легионелл.

Морфологически легионеллы представляют собой грамотрицательные аэробные палочки, способные длительно сохраняться в окружающей среде. Часто легионеллы имеют заострённые концы. Капсул они не образуют. Иногда палочки могут окрашиваться грамположительно, однако клеточная стенка легионелл имеет типичное грамотрицательное строение. Легионеллы оксидаза- и каталазаположительны, гидролизуют гиппурат натрия и желатин, не восстанавливают нитраты и мочевину. Из углеводов легионеллы гидролизуют только крахмал.
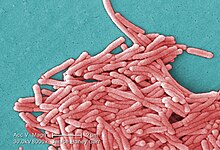
Отмечается хороший рост легионелл в аэробных условиях на средах, обогащённых адсорбентами для поглощения метаболитов. Оптимальная температура для роста бактерий — 35 °C[19], оптимальная кислотность — 6,9. Через 3—5 суток на плотных средах бактерии образуют серые стекловидные колонии с ровными краями. В жидких средах легионеллы растут, обычно, плохо. Также описано выращивание легионелл на куриных эмбрионах.
Патогенность легионелл связана с образованием двух токсинов (цитотоксина и токсина, летального для лабораторных мышей), а также с образованием ряда других белков, липополисахарида и некоторых ферментов, обеспечивающих проникновение возбудителя и его распространение (протеинкиназы, фосфолипазы C и легиолизина).
Эпидемиология[править | править код]
Источник инфекции[править | править код]

Легионеллёз — это сапронозная инфекция, то есть главным местом обитания легионелл являются абиотические объекты окружающей среды. Резервуар возбудителя — это вода и почва, в природе легионеллы обнаруживаются в пресных водоёмах как симбионты сине-зелёных водорослей или паразиты некоторых организмов, например, амёб (особенно Hartmanellae и Acanthamoeba) и двух видов ресничных[20]. Оптимальная для размножения легионелл температура внешней среды — это 25—42,2 °C[21].
Наряду с естественной нишей обитания легионелл существует и созданная человеком искусственная ниша, а именно водные системы, где циркулирует вода оптимальной температуры. В таких системах создаются условия для образования в воздухе мелкодисперсного бактериального аэрозоля. Таким образом, легионеллёз является и техногенной инфекцией[22]. Легионелла высеивается из жидкостей кондиционеров, промышленных и бытовых систем охлаждения, бойлерных и душевых установок, оборудования для респираторной терапии. Известно также, что легионелла часто колонизирует резиновые поверхности (например, шланги водопроводного, медицинского и промышленного оборудования). Легионелл также обнаруживают в тёплых водах, сбрасываемых электростанциями[23]. Случаев заражения человека легионеллёзом от млекопитающих, членистоногих или птиц не описано.
В случаях массовых вспышек заболевала только незначительная часть людей, регулярно находившихся в помещениях, где находилась среда, в которой размножались легионеллы (например, централизованные кондиционеры). Эпидемической опасности данная инфекция практически не представляет, и кроме обычной санитарной обработки подозрительного оборудования, никаких санитарно-эпидемических мер не предполагает.
Пути передачи[править | править код]
Основные пути передачи легионеллёза — воздушно-капельный и воздушно-пылевой. Главным фактором передачи легионеллёза считается мелкодисперсный бактериальный аэрозоль. Для спорадических случаев заболевания характерна аспирация воды, в которой находятся легионеллы, например, при купании в тёплых пресных водоёмах. В таких условиях фактор образования аэрозоля не играет роли. Существуют также данные о возможности инфицирования при употреблении заражённой воды внутрь, однако это встречается, как правило, в условиях стационара на фоне иммунодефицита и общего ослабления резистентности организма. Существует мнение, однако пока что не подтверждённое, что частички пыли при земельных работах могут распространять легионелл, колонизировавших почву, на достаточно большие расстояния (до нескольких сотен метров).
Распространённость[править | править код]
Легионеллёз относится к инфекционным заболеваниям, распространённым повсеместно. На распространённость инфекции влияют природно-климатические условия, а также антропогенный фактор. Это связано с тем, что легионеллёз, как говорилось выше, может являться техногенной инфекцией. На сегодняшний день большее количество случаев легионеллёза обнаруживается в США и странах Европы. По-видимому, это связано с широкой доступностью наиболее совершенных методов диагностики, а также с возможностью проведения ретроспективных исследований.
Общий уровень заболеваемости легионеллёзом во всём мире невелик, однако ежегодно в разных странах отмечаются спорадические вспышки и десятки эпидемических вспышек.
Наблюдениями доказано, что частота заболеваемости легионеллёзом у путешественников несколько выше, чем у людей, не меняющих своего местонахождения. Это связывают со сменой климатических условий (и, следовательно, изменением резистентности организма), а также с использованием различных технических транспортных средств, которые могут служить средой для размножения возбудителя[24]. Например, в США среди всех заболевших легионеллёзом в 2005—2006 годах 23—25 % пришлось на долю путешественников[25]. Многочисленные эпидемические вспышки в гостиницах послужили поводом для создания единой международной системы эпидемиологического надзора за случаями легионеллёза, связанного с поездками[26].
За период с 2002 по 2006 год в Италии, Испании и Франции наблюдался 641 случай легионеллёза среди путешественников[27]. Как правило, это были групповые заболевания. Был проведён анализ того, где останавливались путешественники: оказалось, что в 83 % всех случаев заражения они останавливались в отелях, в 10 % в кемпингах, а в 7 % случаев находились на пассажирских судах. Необходимо подчеркнуть, что эта пропорция характерна для каждой из трёх стран[28]. По всей видимости, кондиционеры, устанавливаемые в автомобилях, не так опасны с точки зрения распространения легионеллёзной инфекции.
Наблюдаемый рост заболеваемости легионеллёзом в странах Европы[29], по-видимому, не связан с истинным увеличением заболеваемости, а вызван улучшением качества диагностики пневмоний и других инфекционных поражений дыхательного тракта.
В России в 2003 и в 2004 годах зафиксировано 18 случаев легионеллёза[30]. В 2005 году всего описано 26 случаев легионеллёза в России, из них 4 — у детей от 6 до 14 лет[31]. В 2004 году по 7 случаев легионеллёза отмечалось в Воронежской области и Санкт-Петербурге. В 2005 году из всех зарегистрированных случаев заболевания 3 отмечалось в Воронежской области, 12 случаев — в Санкт-Петербурге, по 2 в Ставропольском крае и Волгоградской области, 7 случаев в Мордовии[32]. Вспышка легионеллёзной пневмонии была зафиксирована на Среднем Урале в июле 2007 года в Верхней Пышме. Инфекция распространилась через систему горячего водоснабжения из-за нарушения требований по промывке труб и сливу воды. В больницах оказались более 160 горожан, 5 человек умерло. Также вспышка легионеллёзной пневмонии была зафиксирована в период с 22 ноября 2011 года по 22 мая 2012 года среди туристов, отдыхавших в отеле в Испании, было зарегистрировано 23 случая легионеллёза, 4 из которых закончились летальным исходом.
С июня 2015 по январь 2016 года было зарегистрировано 87 случаев легионеллёза в городе Флинт в штате Мичиган, 10 из которых закончились летальным исходом[33].
Патогенез[править | править код]

О патогенезе легионеллёза известно мало. Воротами инфекции является слизистая оболочка респираторного тракта. Проникновение возбудителя в организм происходит при вдыхании водных аэрозолей (душ, кондиционеры воздуха, ванна, ультразвуковые распылители воды, увлажнители систем искусственной вентиляции лёгких, фонтаны и т. п.). Легионеллы могут жить в организме амёб. Так, например, установлено, что при первой вспышке болезни легионеров в 1976 году через систему кондиционирования попали амёбы, содержащие патогенные бактерии[34]. Несмотря на то, что в мокроте больных обнаруживаются легионеллы, фактов передачи инфекции от человека к человеку не установлено.
Большинство случаев заболевания легионеллёзом связано с поражением лёгких. Легионеллы прикрепляются к альвеолярным макрофагам нижних дыхательных путей через рецепторы комплемента и засасываются в их лизосомы, таким образом предотвращая свою гибель, и размножаются свободно в кислой среде[35]. Патологические изменения охватывают, как правило, не менее одной доли лёгкого и протекают в виде сливной пневмонии. Воспалительный процесс распространяется на терминальные бронхиолы и альвеолы (более крупные бронхи обычно интактны). В зоне поражения обнаруживается массивная экссудация полиморфоядерных нейтрофилов и макрофагов с явлениями интенсивного лизиса лейкоцитов, накопление ядерного детрита и фибрина. Отмечается также выраженный отёк интерстициальной ткани. Тот факт, что курильщики сигарет более чувствительны к инфекции, чем некурящие люди, позволяет предположить, что определённую роль в развитии болезни может играть нарушение функции альвеолярных макрофагов. Предполагается, что эти явления связаны с выделением легионеллами токсинов, обусловливающие другие клинические проявления болезни. Следует отметить, что все описанные изменения не являются патогномоничными для легионеллёза и встречаются при пневмониях другой этиологии.
Клиника[править | править код]
Различают следующие клинические формы легионеллёза:
- Болезнь легионеров (тяжёлая пневмония).
- Понтиакская лихорадка
- Лихорадка «Форт-Брагг»
В клинической картине легионеллёза нет патогномоничных симптомов, то есть симптомов, при наличии которых можно с большой вероятностью говорить об этиологии заболевания. Подозрение на легионеллёзную этиологию инфекции возникает в случае тяжёлого течения внебольничной пневмонии, если есть факторы риска[36]:
- тёплое время года
- возраст старше 40 лет
- мужской пол
- путешествие внутри страны или за рубеж, совпадающее со сроком инкубационного периода (2—10 дней до начала заболевания)
- курение
- злоупотребление алкоголем
- наличие сопутствующих заболеваний (в первую очередь, сахарного диабета, сердечно-сосудистые заболевания, заболевания, сопровождаемые курсом системной гормональной или интенсивной иммуносупрессорной терапии)
Болезнь легионеров[править | править код]
Болезнь легионеров — это клинический вариант легионеллёза, протекающий с преимущественным поражением лёгких, то есть с развитием легионеллёзной пневмонии.
Для этого заболевания характерен инкубационный период 2—10 дней. Для короткого продромального периода характерна повышенная утомляемость, анорексия, умеренная головная боль. Больных может беспокоить преходящая диарея.
Затем состояние больного резко ухудшается, в течение нескольких часов температура тела стремительно повышается, достигая 40 °C. Это повышение температуры сопровождается ознобом, резким усилением головной боли, нарастающей адинамией, болями в мышцах, иногда — болями в суставах. В первый день часто отмечается сухой кашель, позже появляется компонент мокроты. Мокрота, как правило, слизистая, реже — слизисто-гнойная. Очень редко отмечается кровохарканье. Больные могут предъявлять жалобы на колющие интенсивные боли в груди. Эти боли, как правило, усиливаются при кашле и при глубоком дыхании. Боли в груди — признак развития плеврита. Нарастающая острая дыхательная недостаточность диагностируется у 20—30 % больных и требует респираторной поддержки[36].
Помимо поражения лёгких, при болезни легионеров поражаются и другие органы и системы. Внелёгочная симптоматика в ряде случаев может даже доминировать над симптоматикой пневмонии. В основном она обусловлена интоксикацией. У больных могут отмечаться симптомы поражения желудочно-кишечного тракта: тошнота, рвота, боли в животе, диарея. Для болезни легионеров характерно увеличение размеров печени. Заболевание может сопровождаться нарушением сознания, дезориентацией в месте и времени, дизартрией. Могут развиваться судороги, мозжечковые нарушения. Острая почечная недостаточность при легионеллёзах вторична — её развитие является следствием инфекционно-токсического шока.
Лихорадочный период обычно длится около двух недель, при благоприятном лечении далее отмечается медленное выздоровление с длительным сохранением явлений астении. В тяжёлых случаях больные погибают в связи с нарастающей дыхательной недостаточностью, а в условиях продолжительной реанимации — от полиорганной недостаточности.
Понтиакская лихорадка[править | править код]
При остром респираторном заболевании (лихорадка Понтиак) инкубационный период от 5 часов до 3 суток. Клиническая картина не имеет специфических черт. Начало острое. Протекает по типу острого трахеобронхита без очаговой лёгочной симптоматики. Отмечают озноб, миалгии, головную боль, возможно головокружение, спутанность сознания, лихорадка 38—40 °С длится 2—5 суток. Характерны сухой кашель, насморк, возможны рвота и жидкий стул. Течение благоприятное. Летальных исходов при этой форме болезни не наблюдается.
Лихорадка «Форт-Брагг»[править | править код]
При остром лихорадочном заболевании с экзантемой (лихорадка форта Брагг) инкубация длится от нескольких часов до 10 суток. Основные клинические симптомы: лихорадка до 38—38,5 °С, озноб, головная боль, полиморфная сыпь на коже. Экзантема может быть крупнопятнистой, кореподобная, петехиальной с различной локализацией. Шелушение не наблюдается. Длительность болезни 3—7 дней. Течение благоприятное.
Диагностика[править | править код]
- ОАК: нейтрофильный лейкоцитоз с левым сдвигом, тенденция к тромбоцитопении.
- ОАМ: токсическая альбуминурия, гематурия, цилиндрурия, может быть лейкоцитурия, олигоурия, анурия.
- Биохимические исследования: повышение активности трансаминаз, повышение мочевины и креатинина, появление СРБ, может быть повышение фибриногена и билирубина.
В аспирате из нижних дыхательных путей выявляется большое количество гранулоцитов и альвеолярных макрофагов.
- Серологические методы:
Материал: мокрота, промывные воды бронхов, плевральный экссудат, кровь. Широкое применение находят: реакция микроагглютинации и непрямой иммунофлюоресценции — АТ появляются в сыворотке с 7 дня болезни, титр нарастает на 2—3 неделе заболевания. Диагностическим считается нарастание титра в 4 и более раза, а при однократном исследовании титр не менее 1:128. Наиболее эффективна реакция прямой иммунофлюоресценции и ПЦР.
Сегодня наиболее информативным методом диагностики легионеллёзной инфекции является обнаружение в моче растворимого антигена Legionella pneumophila 1-й серогруппы (недоступная ссылка) методом ИФА.
- Бактериологический метод сложен и проводится в специализированных лабораториях (см. этиология).
Диагноз легионеллёза, исходя из клинических данных, можно установить с учётом эпидемиологической обстановки. Дифференциальный диагноз проводят с острыми пневмониями другой этиологии. При этом учитывают особенности легионеллёза: характерный эпиданамнез (заражение при приёме душа, кондиционирования воздуха), летнее-осенняя сезонность, преимущественное развитие у лиц с отягощённым преморбидным фоном (ИДС), полиорганность поражений (почки, печень, ЖКТ), а также отсутствие эффекта от применения препаратов, применяемых при лечении острых пневмоний (пенициллин, цефалоспорин).
Лечение[править | править код]
Обязательная госпитализация. Легионеллы высокочувствительны к эритромицину, левомицетину, ампициллину, малочувствительны к тетрациклину и совершенно нечувствительны к пенициллину и цефалоспоринам. Наиболее эффективен эритромицин по 0,5—1 г каждые 6 ч для взрослых и в дозе 15 мг/кг каждые 6 ч у детей до стойкой нормализации температуры. Эффективность повышается при сочетании эритромицина с рифампицином. Используют также фторхинолоны (ципрофлоксацин и др.) в обычных терапевтических дозах. Курс этиотропной терапии 2—3 недели. Патогенетическая терапия заключается в коррекции водно-электролитных расстройств, кислотно-основного состояния, нарушений газообмена.
Профилактика[править | править код]
Санитарная охрана водоисточников и обеззараживание воды, используемой для душевых установок и кондиционеров, дезинфекция душевых помещений и установок. Больных помещают в отдельные палаты. Проводят текущую дезинфекцию мокроты и других выделений больного. Мероприятия по профилактике распространения легионеллёза через системы водоснабжения включают периодическую тепловую промывку всех систем как холодного, так и горячего водоснабжения и устройство таких систем из медных труб. Применение труб для водопровода из полимерных материалов, особенно различных видов полиэтилена, наоборот, способствует при благоприятных температурах воды интенсивному формированию на внутренней стенке колоний legionallea pneumophila (KWR 02.090: «Influence of the piping material on the growth of Legionella bacteria in a test piping installation», KIWA, Febr. 2003), из-за чего использование таких труб в трубопроводах на объектах с повышенным риском распространения легионеллёза — в больницах, общежитиях, устройстве фонтанов, автомоек и др. противопоказано.
Прогноз[править | править код]
Летальность при болезни легионеров достигает 20 %, что в значительной мере обусловлено поздними сроками диагностики и тяжестью течения болезни.
См. также[править | править код]
Примечания[править | править код]
- ↑ Disease Ontology (англ.) — 2016.
- ↑ Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ Ryan KJ, Ray CG. Sherris Medical Microbiology. — 3-е изд. — McGraw Hill, 2003. — 992 с. — ISBN 0-838585-29-9.
- ↑ Swanson M, Heuner K. Legionella: Molecular Microbiology. — Caister Academic Pr, 2008. — 249 с. — ISBN 1-904455-26-3.
- ↑ Поздеев О.К. Глава 20. Прихотливые аэробные грамотрицательные палочки и коккобактерии // Медицинская микробиология: учебное пособие / под ред. В.И. Покровского. — 4-е изд. — М.: ГЭОТАР-Медиа, 2006. — С. 400. — 768 с. — 3000 экз. — ISBN 5-9704-0132-3.
- ↑ Osterholm M.T., Chin T.D., Osborne D.O., Dull H.B., Dean A.G., Fraser D.W., Hayes P.S., Hall W.N. A 1957 outbreak of Legionnaires' disease associated with a meat packing plant. (англ.) // Oxford University Press American journal of epidemiology. — США, 1983. — No. 117. — P. 60—67.
- ↑ Thacker SB, Bennett JV, Tsai TF, Fraser DW, McDade JE, Shepard CC, Williams KH Jr, Stuart WH, Dull HB, Eickhoff TC. An outbreak in 1965 of severe respiratory illness caused by the Legionnaires' disease bacterium. (англ.) // University of Chicago Press The Journal of infectious diseases. — США, 1978. — Vol. 138, no. 4. — P. 512—519.
- ↑ Terranova W., Cohen M.L., Fraser D.W. 1974 outbreak of Legionnaires' Disease diagnosed in 1977. Clinical and epidemiological features. (англ.) // Lancet Publishing Group Lancet. — Великобритания, 1978. — Vol. 2, no. 8081. — P. 122—124.
- ↑ Glick TH, Gregg MB, Berman B, Mallison G, Rhodes WW Jr, Kassanoff I. Pontiac fever. An epidemic of unknown etiology in a health department: I. Clinical and epidemiologic aspects. (англ.) // Oxford University Press American journal of epidemiology. — США, 1978. — Vol. 107, no. 2. — P. 149—160.
- ↑ Kaufmann AF, McDade JE, Patton CM, Bennett JV, Skaliy P, Feeley JC, Anderson DC, Potter ME, Newhouse VF, Gregg MB, Brachman PS. Pontiac fever: isolation of the etiologic agent (Legionella pneumophilia) and demonstration of its mode of transmission. (англ.) // Oxford University Press American journal of epidemiology. — США, 1981. — Vol. 114, no. 3. — P. 337—347.
- ↑ Armstrong CW, Miller GB, Jr. A 1949 outbreak of Pontiac fever-like illness in steam condenser cleaners. (англ.) // Heldref Publications Archives of Environmental Health. — США, 1985. — Vol. 40, no. 1. — P. 26—29.
- ↑ Тартаковский И. С., Синопальников А. И. Легионеллёз: роль в инфекционной патологии человека // Межрегиональная ассоциация по клинической микробиологии и антимикробной химиотерапии и Научно-исследовательский институт антимикробной химиотерапии СГМА Клиническая микробиология и антимикробная химиотерапия. — М.: Издательский дом «М-Вести», 2001. — Т. 3, № 1. Архивировано 2 мая 2008 года.
- ↑ Pancer K, Stypulkowska-Misiurewicz H. Pontiac fever – non-pneumonic legionellosis (польск.) // Panstwowy Zaklad Wydawnictw Lekarskich Przegla̧d epidemiologiczny. — Польша, 2003. — T. 57, nr 4. — S. 607—612.
- ↑ Иногда встречается написание «Лихорадка форта Брагг».
- ↑ Qasem JA, Mustafa AS, Khan ZU. Legionella in clinical specimens and hospital water supply facilities: molecular detection and genotyping of the isolates. (англ.) // Karger Medical principles and practice : international journal of the Kuwait University, Health Science Centre. — Швейцария, 2008. — Vol. 17, no. 1. — P. 49—55.
- ↑ Chee C.E., Baddour L.M. Legionella maceachernii soft tissue infection (англ.) // Lippincott Williams & Wilkins The American journal of the medical sciences. — 2007. — Vol. 334, no. 5. — P. 410—413.
- ↑ Kubota M., Tomii K., Tachikawa R., Harada Y., Seo R., Kaji R., Takeshima Y., Hayashi M., Nishimura T., Ishihara K. Legionella longbeachae pneumonia infection from home garden soil (яп.) // Nihon Kokyūki Gakkai zasshi = the journal of the Japanese Respiratory Society. — Япония, 2007. — 第45巻, 第9数. — 第698—703 頁.
- ↑ Phares CR, Wangroongsarb P, Chantra S, Paveenkitiporn W, Tondella ML, Benson RF, Thacker WL, Fields BS, Moore MR, Fischer J, Dowell SF, Olsen SJ. Epidemiology of severe pneumonia caused by Legionella longbeachae, Mycoplasma pneumoniae, and Chlamydia pneumoniae: 1-year, population-based surveillance for severe pneumonia in Thailand. (англ.) // The University of Chicago Press Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. — США, 2007. — No. 45. — P. 147—155.
- ↑ Mathys W, Stanke J, Harmuth M, Junge-Mathys E. Occurrence of Legionella in hot water systems of single-family residences in suburbs of two German cities with special reference to solar and district heating. (англ.) // International journal of hygiene and environmental health. — Германия, 2008. — Vol. 211, no. 1—2. — P. 179—185. (недоступная ссылка)
- ↑ Amoebae as training grounds for intracellular bacterial pathogens. Molmeret et. al. Appl Environ Microbiol.2005 Jan;71(1):20-8. Дата обращения: 30 сентября 2017. Архивировано 21 мая 2016 года.
- ↑ Centers for Disease Control and Prevention (CDC). What Owners and Managers of Buildings and Healthcare Facilities Need to Know about the Growth and Spread of Legionella (англ.) // National Center for Immunization and Respiratory Diseases, Division of Bacterial Diseases : Рекомендации для владельцев и управляющих зданиями. — April 30, 2018. Архивировано 23 апреля 2020 года.
- ↑ Зуева Л. П., Яфаев Р. Х. Глава 21. Общая характеристика сапронозов // Эпидемиология. — СПб.: Фолиант, 2005. — С. 556. — 752 с. — 3000 экз. — ISBN 5-93929-111-2.
- ↑ Лисукова Т., Чекалина К. Легионеллёз // Сестринское дело. — 2000. — № 6. Архивировано 9 февраля 2009 года.
- ↑ de Olalla PG, Gracia J, Rius C, Caylà JA, Pañella H, Villabí JR, Guix J, Pellicer T, Ferrer D, Cusi M, Pelaz C, Sabrià M; Grupo de trabajo del brote de Vallcarca. Community outbreak of pneumonia due to Legionella pneumophila: importance of monitoring hospital cooling towers = La infectología en Europa y América (исп.) // Enfermedades infecciosas y microbiología clínica. — 2008. — V. 26, no 1. — P. 15—22. Архивировано 12 августа 2009 года.
- ↑ MMWR. Surveillance for Travel-Associated Legionnaires Disease - United States, 2005-2006 (англ.) // Centers for Disease Control and Prevention. — 2007. — Vol. 56, no. 48. — P. 1261—1263. Архивировано 10 июля 2009 года.
- ↑ Berdal B.P., editor. Legionella infections and atypical pneumonias. Proceedings of the 11th Meeting of the European Working Group on Legionella infections; 1996 June 2-4; Oslo, Norway.. — 1996.
- ↑ Rota MC, Cano Portero R, Che D, Caporali MG, Hernando V, Campese C. Clusters of travel-associated Legionnaires disease in Italy, Spain and France, July 2002 - June 2006. (англ.) // European Centre for Disease Prevention and Control Euro surveillance : bulletin européen sur les maladies transmissibles = European communicable disease bulletin. — Швеция, 2007. — Vol. 12, no. 11. — P. 3—4.
- ↑ Joseph CA, Yadav R, Ricketts KD; European Working Group for Legionella Infections. Travel-associated Legionnaires disease in Europe in 2007. (англ.) // European Centre for Disease Prevention and Control Euro surveillance : bulletin européen sur les maladies transmissibles = European communicable disease bulletin. — Швеция, 2009. — Vol. 14, no. 18. — P. 1—5. Архивировано 28 мая 2009 года.
- ↑ Worls Health Organization. Legionella and the prevention of legionellosis / Под ред. Bartram J., Chartier Y., Lee J.V., Pond K., Surman-Lee S.. — Geneva, 2007. — С. 9. — 276 с. — ISBN 92-4-156297-8. Архивировано 3 мая 2011 года.
- ↑ Инфекционная заболеваемость в Российской Федерации в 2003—2004 гг. // Беляев Е. Н., Ясинский А. А., Котова Е. А., Штинова Т. Т. Информационный сборник статистических и аналитических материалов. — М.: Федеральный центр гигиены и эпидемиологии, 2005. Архивировано 12 сентября 2009 года.
- ↑ Инфекционная заболеваемость в Российской Федерации в 2004—2005 гг. // Верещагин А. И., Чернявская О. П., Котова Е. А., Штинова Т. Т. Информационный сборник статистических и аналитических материалов. — М.: Федеральный центр гигиены и эпидемиологии, 2006. (недоступная ссылка)
- ↑ Инфекционная заболеваемость в субъектах Российской Федерации в 2004—2005 гг. // Верещагин А. И., Чернявская О. П., Котова Е. А., Штинова Т. Т. Информационный сборник статистических и аналитических материалов. — М.: Федеральный центр гигиены и эпидемиологии, 2006. (недоступная ссылка)
- ↑ Sarah Kaplan. Flint, Mich., has 10 fatal cases of Legionnaires’ disease; unclear if linked to water (англ.). The Washington Post (14 января 2016). Дата обращения: 27 апреля 2016. Архивировано 28 марта 2016 года.
- ↑ Финлей Брет. Боевые искусства бактерий // В мире науки. — Россия: ЗАО "В мире науки", 2010. — № 4. — С. 48—49. — ISSN 0208-0621.
- ↑ Hawn TR, Berrington WR, Smith IA, Uematsu S, Akira S, Aderem A, Smith KD, Skerrett SJ. Altered inflammatory responses in TLR5-deficient mice infected with Legionella pneumophila. (англ.) // The Journal of Immunology. — США, 2007. — Vol. 179, no. 10. — P. 6981—6987. — ISSN 0022-1767. Архивировано 5 сентября 2008 года.
- ↑ 1 2 Чучалин А. Г., Синопальников А. И., Тартаковский И. С., Карпова Т. И., Дронина Ю. Е., Садретдинова О. В., Козлов Р. С., Бобылева З. Д., Лещенко И. В., Михайлова Д. О., Рачина С. А. Практический рекомендации по диагностике и лечению легионеллёзой инфекции, вызываемой Legionella pneumophila серогруппы 1. — Москва: Российское респираторной общество, Межрегионельная ассоциация по клинической микробиологии и антимикробной химиотерапии (МАКМАХ), 2010. — С. 5. — 20 с. — (Пособие для врачей). Архивировано 6 марта 2016 года.
Литература[править | править код]
- Прозоровский С. В., Покровский В. И., Тартаковский И. С. Болезнь легионеров (легионеллёз). — М.: Медицина, 1984. — 208 с. — 8500 экз.
- Темежникова Н. Д., Тартаковский И. С. Легионеллёзная инфекция. — М.: Медицина, 2007. — 264 с. — 1000 экз. — ISBN 5-225-03374-1. (в пер.)