Энцефалит
| Энцефали́т | |
|---|---|
 | |
| МКБ-10 | A83-A86, B94.1, G05 |
| МКБ-10-КМ | A85 |
| МКБ-9 | 323 |
| МКБ-9-КМ | 323.0[1], 323.9[1] и 323.8[1] |
| DiseasesDB | 22543 |
| MedlinePlus | 000680 |
| eMedicine | emerg/163 |
| MeSH | D004660 |
Энцефали́т (лат. encephalitis «воспаление мозга»[~ 1]) — группа заболеваний, характеризующихся воспалением головного мозга (суффикс «itis» указывает на воспалительный характер заболевания). Наиболее рациональным принципом классификации инфекционных заболеваний является классификация по их причинам (этиологическим факторам). Но так как причину энцефалитов установить удаётся не всегда, то при классификации энцефалитов используют ещё и особенности протекания процесса заболевания (патогенетический фактор). Исходя из этих принципов, энцефалиты делят на первичные и вторичные, вирусные и микробные, инфекционно-аллергические, аллергические и токсические.
Классификация[править | править код]
Энцефалитам, вызванным нейротропными вирусами, свойственны эпидемичность, контагиозность, сезонность и климатогеографические особенности распространения. По распространённости патологического процесса выделяют энцефалиты с преимущественным поражением белого вещества — лейкоэнцефалиты, энцефалиты с преобладанием поражения серого вещества — полиоэнцефалиты. Энцефалиты с диффузным поражением нервных клеток и проводящих путей головного мозга — панэнцефалиты[2]. В зависимости от преимущественной локализации энцефалиты делят на полушарные, стволовые, мозжечковые, мезэнцефальные, диэнцефальные. Часто наряду с веществом головного мозга поражаются и некоторые отделы спинного мозга, в этих случаях говорят об энцефаломиелите. Энцефалиты могут быть диффузными и очаговыми, по характеру экссудата — гнойными и негнойными[2].
|
Первичные энцефалиты
|
Вторичные энцефалиты
|
Описание разновидностей энцефалита[править | править код]
Клещевой энцефалит (весенне-летний, таёжный)[править | править код]
Историческая справка[править | править код]
Клещевой энцефалит описан А. Г. Пановым в 1935 году на Дальнем Востоке. В 1937 году выделен вирус клещевого энцефалита Л. А. Зильбером. В 1937—1941 годах идентифицировано двадцать девять штаммов возбудителя энцефалита и доказана роль иксодовых клещей как переносчиков инфекции. Большой вклад в изучении клещевого энцефалита внесли А. Н. Шапалов, А. К. Шубладзе, А. А. Смородинцев, М. П. Чумаков, Д. К. Львов, Ю. В. Лобзин[3].
Эпидемиология[править | править код]

Клещевой энцефалит вызывается нейротропным вирусом клещевого энцефалита, основными переносчиками и резервуаром которого являются иксодовые клещи (Ixodes persulcatus и Ixodes ricinus). Во всех природных очагах вирус циркулирует между клещами и дикими животными (главным образом грызунами и птицами), которые являются дополнительным резервуаром[4]. В антропургических очагах (не приуроченных к определённому ландшафту, а существующих в местностях, сильно изменённых деятельностью человека) резервуаром могут служить и домашние животные — козы и коровы. Вирус клещевого энцефалита может передаваться клещами трансовариально — через яйцеклетки их потомству.
Заражение человека происходит трансмиссивным путём через укусы клеща. Возможна алиментарная передача инфекции при употреблении в пищу сырого молока и молочных продуктов инфицированных коз и коров. Доля бессимптомных форм инфекции среди местного населения может достигать 90 %, но значительно колеблется в зависимости от очага. Риск возникновения клинически выраженных форм болезни возрастает при длительном кровососании клещом. Возбудитель хорошо сохраняется при низких температурах и легко разрушается при нагревании выше 70 °C. Клещевой энцефалит имеет сезонный характер, соответствующий активности клещей. Максимальный её подъём наблюдается в мае — июне. Второй, менее выраженный подъём заболеваемости, регистрируется в августе — сентябре, что связано с активностью и численностью клещей[5].
Этиопатогенез[править | править код]
При укусе клеща вирус сразу попадает в кровь. Он проникает в центральную нервную систему вследствие гематогенной диссеминации и виремии. Вирус обнаруживается в ткани мозга через пару дней после укуса, а максимальная концентрация его в мозге отмечается уже к четвёртому дню. В первые дни болезни вирус может быть выделен из крови и цереброспинальной жидкости. Инкубационный период при укусе клеща длится от одной до двух — трёх недель, при алиментарном способе заражения — 4—7 дней[2].
Патоморфология[править | править код]
При микроскопическом исследовании обнаруживаются гиперемия, отёк вещества головного мозга и оболочек, инфильтраты из моно- и полинуклеарных клеток, мезодермальная и глиозная реакции. Воспалительно-дегенеративные изменения локализуются в передних рогах шейной части спинного мозга, ядрах продолговатого мозга, моста и коре большого мозга. Характерны деструктивные васкулиты, некротические очажки и точечные геморрагии. Для хронической стадии клещевого энцефалита типичны фиброзные изменения оболочек головного мозга с образованием спаек и арахноидальных кист, выраженная пролиферация глии. Самые тяжёлые, необратимые поражения возникают в клетках передних рогов шейных сегментов спинного мозга[2].
Клиническая картина[править | править код]
Инкубационный период длится от 1 до 30 дней (чаще 7—14 дней). В подавляющем большинстве случаев у лиц, подвергшихся укусам вирусофорных клещей, развивается инаппарантная форма клещевого энцефалита и лишь у 2 % — клинически выраженная. Клещевой энцефалит начинается внезапно с лихорадки, интоксикации. Температура тела быстро повышается до 38—39 °С. Больных беспокоят сильная головная боль, слабость, тошнота, иногда рвота, нарушается сон. Характерен внешний вид больного — кожа лица, шеи, верхней половины грудной клетки, конъюнктивы гиперемированы, склеры инъецированы. Заболевание может завершиться в 3—5 дней. Такая форма болезни называется лихорадочной, является одной из самых частых, но редко диагностируется. Поражение нервной системы при этой форме отсутствует[6].
- Менингеальная форма клещевого энцефалита характеризуется общемозговым синдромом, появлением ригидности мышц затылка, симптомов Кернига, Брудзинского. Изменения цереброспинальной жидкости свидетельствуют о серозном менингите. Заболевание имеет благоприятное течение. Лихорадка длится 10—14 дней, санация ликвора несколько отстаёт от клинического выздоровления.
- Менингоэнцефалитическая форма протекает значительно тяжелее. Больные становятся вялыми, заторможенными, сонливыми. Усиливаются головная боль, тошнота, рвота. Нередко наблюдаются бред, галлюцинации, психомоторное возбуждение, нарушение сознания. У некоторых больных могут быть судороги, эпилептиформные припадки. Поражаются нервы, иннервирующие лицевую, глазодвигательную мускулатуру, и другие черепные нервы[5].
- Полирадикулоневритическая форма протекает с поражением периферических нервов и корешков, с болями по ходу нервных стволов, нарушением чувствительности[5].
- Полиоэнцефаломиелитическая форма: наблюдаются проявления полиомиелитического синдрома в виде симптомов «свисающей головы», «опущенных надплечий», «свисающих вдоль тела рук». Также периодически возникают подёргивания мышц фибриллярного или фасцикулярного характера. Полиоэнцефаломиелитические нарушения могут сочетаться с проводниковыми, обычно пирамидными: вялые парезы рук и спастические — ног, комбинации амиотрофий и гиперфлексии в пределах одной паретической конечности[7].
Профилактика[править | править код]
Профилактика клещевого энцефалита заключается в борьбе с клещами. Профилактические мероприятия, способствующие уменьшению количества клещей в лесах, заключаются в уничтожении «хозяев» клещей — диких животных — резервуаров вирусов энцефалита[8].
Личные меры защиты: осмотры белья и тела через каждые 1,5 часа пребывания в лесу, пропитывание одежды водно-мыльной эмульсией, содержащей 5 % препарата К, или эмульсией со скипидаром и лизолом, смазывание кожи шеи и кистей камфорной, тимоловой или мятной мазью. В связи с выделением вируса клещевого энцефалита оказалось возможным проводить профилактические прививки с помощью специфических вакцин. Вакцинация коллективов, работающих в таёжных лесных районах, является обязательной. Первый раз внутримышечно вводится 3 мл специфической вакцины. Спустя 10 дней вакцина вводится повторно в количестве 6 мл.[8]
Репелленты. Для защиты от клещей используют отпугивающие средства — репелленты, которыми обрабатывают открытые участки тела (например, диэтилтолуамид — инсектициды, обладающий репеллентным действием)[9][10].
Акарициды. Акарициды — вещества, оказывающие паралитическое действие на клещей. Такие препараты наносят только на одежду. В настоящее время используют средства, содержащие пиретроиды — альфаметрин и перметрин[9].
Специальные защитные костюмы. Ношение специальных защитных костюмов, которые благодаря своей конструкции (ловушки для клещей, плотное прилегание ко всем частям тела) или материалам c несмываемой акарицидной пропиткой защищают от проникновения клеща к телу.
Прогноз[править | править код]
При менингеальной форме прогноз благоприятный, выздоровление наступает через 2—3 недели[11].
При полиоэнцефаломиелитической форме полного выздоровления без неврологических расстройств не бывает, сохраняются атрофические парезы и параличи[11].
Наиболее тяжёлое течение наблюдается при менингоэнцефалитической форме с бурным началом, быстро наступающим коматозным состоянием и летальным исходом[11].
В последние десятилетия в связи с широкими профилактическими мероприятиями течение клещевого энцефалита изменилось. Тяжёлые формы стали наблюдаться значительно реже[11].
Японский энцефалит[править | править код]
Историческая справка[править | править код]
Комариный энцефалит описан после большой вспышки в Японии, охватившей около 6125 человек. Около 80 % умерли. Возбудитель японского энцефалита впервые описан в 1930-е годы. В России первые случаи комариного энцефалита были зарегистрированы в 1938—1939 годах в Приморье. Первая публикация, посвящённая клинике болезни принадлежит профессору А. Г. Панову в 1940 году[3]. Профилактика была чрезвычайно жёсткой: все эпидемически опасные водоёмы обработали нефтяной эмульсией[12].
Эпидемиология[править | править код]

Японский (комариный) энцефалит вызывается вирусом, переносчиками которого являются комары (Culex pipiens, Culex trithaeniorhynchus, Aedes togoi, Aedes japonicus). Чаще всего болеют люди, но также могут заразиться и обезьяны, белые мыши и домашний скот. Заражение человека происходит в результате введения комаром слюны в кровь при укусе. Для японского энцефалита характерна сезонность, связанная со временем выплода комаров. Заболевают преимущественно люди молодого возраста, работающие в заболоченных местах.
Этиопатогенез[править | править код]
Возбудитель японского энцефалита относится к семейству Flaviviridae, рода Flavivirus, входит в экологическую группу арбовирусов. Вирус содержит РНК, его размеры не превышают 15—22 нм. При кипячении сохраняется в течение двух часов. Спирт, диэтиловый эфир и ацетон оказывают угнетающее действие на активность возбудителя только через 3 дня. Долго сохраняется в лиофилизированном состоянии. При низких температурах может сохраняться более года. Входными воротами является кожа. Распространение вируса может происходить как гематогенным, так и периневральным путями. Затем вирус проникает в паренхиму головного мозга, где и происходит его размножение. При тяжёлых формах наблюдается генерализация инфекции и репродукция возбудителя как в нервной системе, так и за её пределами. После накопления в нейронах вирус опять попадает в кровь, что соответствует началу клинических проявлений[2].
Патоморфология[править | править код]
У умерших оболочки и вещество мозга отёчны и полнокровны, в веществе мозга имеются кровоизлияния, очаги размягчения. При гистологическом исследовании обнаруживают периваскулярные инфильтраты, геморрагии, явления нейронофагии и дистрофии нервных клеток. Во внутренних органах — полнокровие, кровоизлияние в серозные и слизистые оболочки, дистрофические изменения, особенно в мышце сердца, в печени и почках. Непосредственной причиной смерти являются поражение ствола мозга, отёк мозга, ИТШ[5].
Клиническая картина[править | править код]
Инкубационный период болезни от 5 до 15 дней. Заболевание начинается внезапно с бурно нарастающих общеинфекционных симптомов. Могут наблюдаться продромальные явления в виде быстрой утомляемости, общей слабости, сонливости, снижения работоспособности. Иногда встречаются диплопия, снижение остроты зрения, расстройства речи, дизурические нарушения. В первый день болезни возникает фебрильная лихорадка, со второго дня болезнь сопровождается ощущением жара или потрясающим ознобом, резкой головной болью, рвотой, сильным недомоганием, разбитостью, пошатыванием, миалгиями, гиперемией лица и конъюнктивитом, брадикардией, сменяющейся тахикардией, тахипноэ. Нередко развивается коматозное состояние, петехиальная экзантема, что сопровождается изменениями сознания. Нередкими признаками острого периода являются миоклонические фибриллярные и фасцикулярные подёргивания в различных мышечных группах, в особенности на лице и в конечностях, грубый неритмичный тремор рук, усиливающийся при движениях. В клинической картине болезни выделяют несколько синдромов, которые могут сочетаться друг с другом.
Инфекционно-токсический синдром характеризуется преобладанием симптомов общей интоксикации при минимуме неврологических нарушений. В картине периферической крови определяется повышение СОЭ до 20—25 мм/ч, увеличение количества гемоглобина и эритроцитов, нейтрофильный лейкоцитоз с резким сдвигом лейкоцитарной формулы влево вплоть до юных форм.
Менингеальный синдром протекает по типу серозного менингита. Также встречаются судорожный, бульбарный, коматозный (90 % летальности), летаргический, аментивно-гиперкинетический и гемипаретический синдромы. Тяжесть течения болезни и полиморфизм её проявлений обусловлены особенностями поражения мозга. Симптомы болезни достигают наибольшей интенсивности на 3—5-е сутки от начала болезни. Летальность составляет 40—70 %, большей частью в первую неделю болезни. Оставшиеся в живых выздоравливают очень медленно, при длительных астенических жалобах.
Профилактика[править | править код]
В очагах японского энцефалита проводят комплекс противокомариных мероприятий, осуществляют меры по защите от нападения комаров и созданию активного иммунитета у населения. Иммунизацию проводят по эпидемическим показаниям населению эндемических очагов с помощью формолвакцины. Для экстренной пассивной профилактики применяют однократно 10 мл гипериммунной лошадиной сыворотки или 6 мл иммуноглобулина[13].
Прогноз[править | править код]
Японский энцефалит отличается тяжёлым течением. Нарастание симптомов происходит в течение 3—5 суток. Температура держится от 3 до 14 дней и падает литически. Летальный исход отмечается в 40—70 % случаев, обычно в 1-ю неделю болезни. Однако смерть может наступить и в более поздние сроки в результате присоединившихся осложнений. В благоприятных случаях возможно полное выздоровление с длительным периодом астении[14].
Энцефалит Экономо (эпидемический, летаргический, сонная болезнь)[править | править код]
Историческая справка
Эпидемический энцефалит впервые был подробно описан в 1917 году венским профессором Экономо, наблюдавшим эпидемическую вспышку этого заболевания в 1915 году под Верденом. Во время эпидемии 1915—1925 годов, охватившей почти все страны мира, эпидемический энцефалит изучали многие исследователи. Одним из первых особенности течения и клиники эпидемического энцефалита у детей детально описал в 1923 году Н. Ю. Тарасович. После 1925 года отмечалось постепенное снижение заболеваемости эпидемическим энцефалитом, и в настоящее время регистрируются лишь спорадические случаи; значительных эпидемических вспышек не наблюдается[3].
Эпидемиология
Источником инфекции энцефалита Экономо является человек. Инфицирование возможно контактным или воздушно-капельным путями. Вертикальный путь передачи инфекции осуществляется трансплацентарно или постнатально. Наиболее восприимчивы дети раннего возраста. Чётко выраженной сезонности нет[3].
Этиопатогенез
Возбудитель эпидемического энцефалита не выделен. Предполагают, что это вирус, который содержится в слюне и слизи носоглотки; нестоек и быстро погибает во внешней среде. Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Предполагают, что вирус проникает в центральную нервную систему, особенно в серое вещество вокруг сильвиева водопровода и третьего желудочка. В нервных клетках проходит накопление возбудителя, после чего наступает повторная вирусемия, совпадающая с началом клинических проявлений[2].
Патоморфология
Для эпидемического энцефалита характерно поражение базальных ядер и ствола мозга. Страдают преимущественно клеточные элементы. При микроскопии обнаруживаются выраженные воспалительные изменения: периваскулярная инфильтрация мононуклеарами и плазматическими клетками в виде муфт, значительная пролиферация микроглии, иногда с образованием глиозных узелков. В хронической стадии наиболее выраженные изменения локализуются в чёрном веществе и бледном шаре. В этих образованиях отмечаются необратимые дистрофические изменения ганглиозных клеток. На месте погибших клеток формируются глиозные рубцы[2].
Особенность клинической картины
Для энцефалита Экономо патогномоничен обратный синдром Аргайля-Робертсона, при котором реакция зрачков на свет сохранена, а реакция их на аккомодацию и конвергенцию нарушена.
Профилактика
Источник изолируют до исчезновения острых клинических проявлений болезни. После постановки диагноза направляют экстренное извещение в городской центр госсанэпиднадзора. Дезинфекцию в очаге не проводят, карантин не накладывают. За очагом устанавливают наблюдение в течение 3-4 недель[3].
Прогноз
Течение длительное. Симптомы паркинсонизма нарастают, но иногда на некоторое время могут стабилизироваться. Прогноз в отношении выздоровления плохой. Смерть обычно наступает от интеркуррентных заболеваний или истощения[15].
Герпетический энцефалит[править | править код]
Этиопатогенез
Возбудителем в 95 % случаев является вирус простого герпеса первого типа (ВПГ 1). У новорождённых и детей первых месяцев жизни чаще развивается генерализованная герпетическая инфекция, обусловленная вирусом простого герпеса второго типа (ВПГ 2). Входными воротами являются слизистые оболочки или кожа, где происходит первичная репликация вируса. В дальнейшем, ВПГ в большом количестве внедряется в чувствительные и вегетативные нервные окончания и транспортируются по аксону к телу нервной клетки в черепных и спинальных ганглиях. Проникновение ВПГ в глиальные клетки и нейроны головного мозга происходит гематогенно и ретроаксонально. В поражённых клетках развиваются воспалительные изменения, что способствует отёку головного мозга[2].
Патоморфология
При герпетическом энцефалите различают два типа поражения вещества мозга: очаговое и диффузное. При очаговом процессе определяют один или несколько очагов некроза. При диффузном — выявляют распространённое поражение вещества головного мозга. Микроскопически выявляются грубый отёк вещества мозга, очаги некроза и геморрагии с гибелью нейронов и глиальных клеток. Энцефалиты, вызванные вирусом 1-го типа, характеризуются деструкцией нижних отделов лобных долей и передних отделов височных долей[2].
Прогноз
При отсутствии адекватной терапии летальность может достигать 50—100 %, а если активно лечить заболевание прогноз благоприятный, почти полностью исчезают признаки болезни или имеются незначительные. Психические расстройства могут ограничиваться неглубокой депрессией и аутизмом. Есть случаи и полного выздоровления[16].
Коревой энцефалит[править | править код]
Этиопатогенез
В развитии коревого энцефалита этиопатогенез делят на две части[2]:
- Формирование иммунопатологических реакций замедленного типа, при которых образуются антитела против тканей головного мозга, взаимодействующие с миелином, микроглией и разрушающие их. Пусковым механизмом в данном случае выступает вирус кори.
- Цитопатогенное действие вируса на клетки центральной нервной системы. Поражение нервной системы чаще развивается у больных тяжёлой корью, но может возникать при лёгких и даже стёртых формах.
Патоморфология
Патологические изменения, при коревом энцефалите, происходят в основном в белом веществе и характеризуются наличием периваскулярных инфильтратов и очаговой демиелинизацией нервных волокон. Деструктивный процесс может распространяться на осевые цилиндры и ганглиозные клетки. У маленьких детей при коревой пневмонии может развиться картина коревой энцефалопатии — не воспалительного поражения нервной системы, с нарушениями мозгового кровообращения, с развитием дегенеративных явлении в веществе головного мозга[8].
Клиническая картина
Коревой энцефалит развивается остро, чаще на 3—5 день после появления сыпи. Температура к началу заболевания может уже нормализоваться, и нередко отмечается новый резкий подъём её до высокого уровня. Сознание спутанное. В тяжёлых случаях могут наблюдаться выраженные расстройства сознания, психомоторное возбуждение, галлюцинации, коматозное состояние. Иногда возникают генерализованные судороги. Выявляются менингеальные симптомы, парезы, параличи, координаторные нарушения, гиперкинезы, поражение II, III и VII пар черепных нервов, проводниковые расстройства чувствительности, нарушение функций тазовых органов. В ликворе нередко увеличено содержание белка и имеется плеоцитоз. Давление спинномозговой жидкости повышенное[2].
Профилактика
Основное значение для профилактики коревого энцефалита имеет профилактическое введение противокоревого гамма-глобулина, бывшим в контакте с заболевшими корью (1 мл гамма-глобулина внутримышечно 1—3 раза в день)[17].
Прогноз
Течение тяжёлое. Летальность достигает 25 %. Тяжесть энцефалита не зависит от течения кори[18].
Энцефалит при ветряной оспе[править | править код]
Этиопатогенез
В условиях сниженной иммунореактивности больного ветряной оспой возможна диссеминация вируса с развитием энцефалита и энцефаломиелита. Характер поражений мозга при ветряной оспе обусловлен как непосредственным действием вируса, так и инфекционно-аллергическим процессом, определяющим генез поражения центральной нервной системы[2].
Патоморфология
При ветряночных энцефалитах патоморфологическая картина представлена перивенозными воспалительно-инфильтративными изменениями микро- и макроглиальной инфильтрацией, демиелинизацией. Поражаются, в основном, мозжечок, реже — ствол и спинной мозг. В тяжёлых случаях заболевание может протекать как гнойно-геморрагический менингоэнцефаломиелит[3].
Клиническая картина
Энцефалит при ветряной оспе развивается на 3—7 день после появления высыпаний. Редко энцефалит возникает в более поздние сроки или в доэкзантемный период. Отмечаются гипертермия, коматозное состояние, судороги, менингеальные симптомы, пирамидные и экстрапирамидные нарушения. Рано появляются признаки отёка мозга. В цереброспинальной жидкости определяется повышение содержания белка и плеоцитоз; число клеток обычно не превышает 100—200 в 1 мкл (преимущественно лимфоциты), но в редких случаях наблюдается высокий нейтрофильный цитоз. Давление цереброспинальной жидкости повышенное[2].
Прогноз
Прогноз благоприятный, хотя редко может быть тяжёлым и даже закончиться летальным исходом. После выздоровления долго сохраняются парезы, гиперкинезы, судорожные припадки[19].
Гриппозный энцефалит (токсико-геморрагический)[править | править код]
Этиопатогенез
В головном мозге обнаруживаются полнокровие сосудов, тромбоваскулиты, мелкие диапедезные и очаговые кровоизлияния, периваскулярные инфильтраты[2].
Патоморфология
Отмечаются гиперемия и отёк вещества и оболочек мозга с мелкими диапедезными геморрагическими очагами, деструктивные изменения ганглиозных клеток и миелиновых волокон. В случаях геморрагического гриппозного энцефалита обнаруживаются мелкоочаговые и обширные кровоизлияния в вещество мозга[8].
Клиническая картина
Наблюдается сильная головная боль, тошнота, головокружение, болезненность при движениях глазных яблок, боль в спине и мышцах конечностей, птоз, анорексия, гиподинамия, расстройства сна, адинамия, возможны эпилептические припадки, парезы, параличи, кома. Возможно поражение периферической нервной системы в виде невралгии тройничного и большого затылочного нервов, пояснично-крестцового и шейного радикулита, поражения симпатических узлов. В ликворе обнаруживается примесь крови, содержание белка превышает 1—1,5 г/л. Определяется лимфоцитарный плеоцитоз — 0,02⋅109/л — 0,7⋅109/л[2][20].
Профилактика
Профилактика токсико-геморрагического энцефалита та же, что и при гриппе (вакцинация, интраназальное введение интерферона)[21][22].
Прогноз
При благоприятном течении болезнь длится от нескольких дней и до месяца, заканчивается полным выздоровлением. Заболевание начинается с высокого подъёма температуры, озноба, нарушения сознания. В остром периоде заболевания гриппом возможно развитие тяжёлого поражения нервной системы в виде геморрагического гриппозного энцефалита. Прогноз этой формы энцефалита тяжёлый. Возможен летальный исход[23].
Инфекционный (американский) энцефаломиелит лошадей[править | править код]
Инфекционные энцефаломиелиты лошадей — группа тяжёлых вирусных болезней, которые могут поражать человека. Распространены в Южной и Северной Америке. Возбудители — арбовирусы. Основной резервуар — лошади, крупный рогатый скот, а также многие виды диких млекопитающих и птиц. Основные переносчики — комары, видимо, возможен также респираторный путь заражения.
Энцефалит Расмуссена[править | править код]
Энцефалит Расмуссена характеризуется резистентными к лечению фокальными эпилептическими припадками, часто сопровождается кожевниковской эпилепсией — на фоне постоянного гиперкинеза появляются генерализованные эпилептические припадки с потерей сознания), прогрессирующим односторонним двигательным дефектом (гемипарез), нарушением речи (при поражении доминантного полушария), слабоумием. На ЭЭГ регистрируется медленная активность над всей поверхностью поражённого полушария. Нейровизуализация выявляет очаговую гиперинтенсивность в белом веществе и атрофию коры островковой доли[источник не указан 2177 дней].
Диагностика[править | править код]
Дифференциальная диагностика[править | править код]
| Симптомы | Клещевой энцефалит | Японский энцефалит | Энцефалит Экономо |
|---|---|---|---|
| Сезонность | Весенне-летний период | Летне-осенний период | Зимне-весенний период |
| Начало заболевания | Острое | Внезапное | Постепенное |
| Температурная реакция | Фебрильная — 4—6 дней, может быть двухволновой | Фебрильная 7—10 дней | Субфебрильная, нормальная |
| Кожные проявления | Гиперемия лица, груди | Гиперемия лица, груди | Нормальные |
| Изменения слизистых оболочек | Инъекция склер | Инъекция склер | Нормальные |
| Общемозговые симптомы | Выраженные | Выраженные | Отсутствуют |
| Менингеальные симптомы | Выраженные | Выраженные | Отсутствуют |
| Изменение психики и сознания | Сопорозно-коматозное | Сопорозно-коматозное, делириозно-аментивное | Сомноленция |
| Очаговые неврологические симптомы | Вялые парезы, параличи, бульбарный синдром | Спастические параличи, гиперкинезы, мышечная ригидность | Глазодвигательные расстройства, мышечная ригидность, гиперкинезы |
| Кровь | Лейкоцитоз или лейкопения | Лейкоцитоз или лейкопения | Не изменена |
| Ликвор | Выраженный цитоз | Выраженный цитоз | Не изменена или слабо выражен цитоз |
| Патолого-анатомические изменения | Полиоэнцефаломиелит: поражение спинальных, стволовых мотонейронов | Полиоэнцефаломиелит в коре, подкорковых ганглиях, гипоталамусе | Полиоэнцефаломиелит в сером веществе среднего мозга, стенках III желудочка |
| Хронические формы | Кожевниковская эпилепсия, другие гиперкинезы, амиотрофии | Психотические нарушения | Паркинсонизм |
Симптомы[править | править код]
Симптомы энцефалита являются одинаковыми как для взрослых, так и для детей[25].
Легкое течение болезни:
- повышенная температура тела;
- тошнота;
- головная боль;
- чувствительность к свету;
- эпилептические припадки;
- нарушение сознания;
- сонливость.
Более тяжёлое течение болезни:
- кома;
- параличи и парезы конечностей;
- ригидность затылочных мышц;
- повышенное количество лейкоцитов (в крови);
- увеличенное количество лимфоцитов (в ликворе).
Люмбальная пункция и исследование спинномозговой жидкости. Наиболее важную информацию для диагностики энцефалита даёт люмбальная пункция и исследование спинномозговой жидкости. Именно исследование спинномозговой жидкости определяет наличие воспаления в центральной нервной системе. В ликворе определяют клеточный состав, количество белка, биохимические показатели[26].
Компьютерная и магнитно-резонансная томография. Также важную роль в диагностике энцефалита играет компьютерная и магнитно-резонансная томография. Они позволяют увидеть очаги поражения в мозгу. Для поиска изменений при энцефалите более информативны результаты магнитно-резонансной томографии. Хотя в начале заболевания изменения на томограммах могут быть незаметны[26].
Лечение[править | править код]
Патогенетическая терапия[править | править код]
Производится пероральное и парентеральное введение жидкости с учётом водно-электролитного баланса и кислотно-основного состояния.
При тяжёлом течении болезни применяют глюкокортикоиды. Если у больного нет бульбарных нарушений и расстройств сознания, то преднизолон применяется в таблетках из расчёта 1,5—2 мг/кг в сутки. Назначается препарат равными дозами в 4—6 приёмов в течение 5—6 дней, затем дозировка постепенно снижается (общий курс лечения 10—14 дней). При бульбарных нарушениях и расстройствах сознания преднизолон вводится парентерально из расчёта 6—8 мг/кг. Люмбальная пункция при этом противопоказана. Для борьбы с гипоксией через носовые катетеры вводится увлажнённый кислород (по 20—30 минут каждый час), проводится гипербарическая оксигенация (10 сеансов под давлением р 02—0,25 МПа), также внутривенно вводится оксибутират натрия по 50 мг/кг в сутки или седуксен по 20—30 мг в сутки.
- Показания. Аллергические реакции, гемотрансфузионный шок, анафилактический шок, анафилактоидные реакции, отёк мозга, бронхиальная астма, астматический статус, острый гепатит, печёночная кома[27].
- Противопоказания. Гиперчувствительность, предшествующая артропластика, патологическая кровоточивость, чрессуставной перелом кости, асептический некроз формирующих сустав эпифизов костей. С осторожностью. Паразитарные и инфекционные заболевания вирусной, грибковой или бактериальной природы: простой герпес, ветряная оспа, корь; амёбиаз, стронгилоидоз (установленный или подозреваемый); системный микоз; активный и латентный туберкулёз, язвенная болезнь желудка и 12-перстной кишки, эзофагит, гастрит, острая или латентная пептическая язва, дивертикулит, артериальная гипертензия, гиперлипидемия, сахарный диабет, тяжёлая хроническая почечная или печёночная недостаточность, нефроуролитиаз[27].
- Побочные действия. Тошнота, рвота, повышение или снижение аппетита, брадикардия, бессонница, головокружение[27].
Также, при лечении энцефалита, для дегидратации и борьбы с отёком и набуханием мозга используют диуретики (10—20 % раствор маннитола по 1—1,5 г/кг внутривенно; фуросемид 20—40 мг внутривенно или внутримышечно, 30 % глицерол 1—1,5 г/кг внутрь, диакарб, бринальдикс)[28].
- Показания. Отёк мозга, гипертензия, острая почечная недостаточность, эпилепсия, болезнь Меньера, глаукома, подагра[29][30][31].
- Противопоказания. Гиперчувствительность, острая почечная недостаточность, печёночная недостаточность, гипокалиемия, ацидоз, гипокортицизм, болезнь Аддисона, уремия, сахарный диабет, беременность (I триместр), нефрит, гипохлоремия, геморрагический инсульт[29][30][31].

- Побочные действия. Гипокалиемия, миастения, судороги, обезвоживание, тахикардия, тошнота, рвота[29][30][31].
Рядом российских фармакологов и клиницистов утверждается существование высокоэффективного противовирусного препарата йодантипирина. Заявляется, что он обладает этиотропным эффектом в отношении флавивирусной инфекции, однако нигде в мире с противовирусной целью этот препарат не применяется, и отсутствуют какие-либо достоверные данные доказательной медицины, подтверждающие его клиническую эффективность[32][33].
- Показания: Клещевой энцефалит (лечение и профилактика у взрослых)[34].
- Противопоказания: Гиперчувствительность, гиперфункция щитовидной железы[34].
- Побочные действия: Аллергические реакции, отёки, тошнота[34].
Этиотропная терапия[править | править код]
Этиотропная терапия заключается в назначении гомологичного гамма-глобулина, титрованного против вируса клещевого энцефалита. Препарат оказывает чёткий терапевтический эффект, особенно при среднетяжёлом и тяжёлом течении болезни. Гамма-глобулин рекомендуется вводить по 6 мл внутримышечно, ежедневно в течение 3 суток. Лечебный эффект наступает через 12—24 ч после его введения: температура тела снижается, состояние больного улучшается, головные боли и менингеальные явления уменьшаются. Чем раньше вводится гамма-глобулин, тем быстрее наступает лечебный эффект. В последние годы для лечения клещевого энцефалита применяются сывороточный иммуноглобулин и гомологичный полиглобулин, которые получают из плазмы крови доноров, проживающих в природных очагах клещевого энцефалита. В первые сутки лечения сывороточный иммуноглобулин рекомендуется вводить 2 раза с интервалами 10—12 ч по 3 мл при лёгком течении, по 6 мл — при среднетяжёлом и по 12 мл — при тяжёлом. В последующие 2 дня препарат назначают по 3 мл однократно внутримышечно. Гомологичный полиглобулин вводится внутривенно по 60—100 мл. Считается, что антитела нейтрализуют вирус, защищают клетку от вируса, связываясь с её поверхностными мембранными рецепторами, обезвреживают вирус внутри клетки, проникая в неё путём связывания с цитоплазматическими рецепторами[32].
Также применяют противовирусные препараты — нуклеазы, задерживающие размножение вируса. Используют РНК—азу внутримышечно на изотоническом растворе по 30 мг 5—6 раз в день. На курс — 800—1000 мг препарата. Антивирусное действие оказывает препарат цитозинарабиноза, который вводят внутривенно в течение 4—5 дней из расчёта 2—3 мг на 1 кг массы тела в сутки[28].
Инфузионная терапия[править | править код]
При выраженных явлениях интоксикации проводится инфузионная терапия. При отёке головного мозга, бульбарных нарушениях наиболее быстрый эффект оказывает внутривенное введение преднизолона (2—5 мг/кг) или дексазона, гидрокортизона. При психомоторном возбуждении, эпилептических припадках внутривенно или внутримышечно вводится седуксен — 0,3—0,4 мг/кг, натрия оксибутират — 50—100 мг/кг, дроперидол — от 0,5 до 6—8 мл, гексенал — 10 % раствор 0,5 мл/кг (с предварительным введением атропина); в клизмах — хлоралгидрата 2 % раствор 50—100 мл[24].
В комплекс терапии следует включать антигистаминные препараты — раствор кальция хлористого, димедрол, дипразин, пипольфен или супрастин, витамины группы В, особенно В6 и В12, АТФ. При развитии вялых парезов показано применение дибазола, галантамина, прозерин, оксазила[24].
Симптоматическая терапия[править | править код]
- Жаропонижающие препараты
- Противовоспалительные (глюкокортикоиды)
- Противосудорожная терапия (бензонал, дифенин, финлепсин)
- Дезинтоксикационная терапия (солевые растворы, белковые препараты, плазмозаменители)
- Реанимационные мероприятия (ИВЛ, кардиотропные препараты)
- Предупреждение вторичных бактериальных осложнений (антибиотики широкого спектра действия)
Восстановительное лечение[править | править код]
После выписки из стационара при наличии неврологических нарушений проводится курсовое восстановительное лечение. Больным могут назначаться витамины группы В, экстракт алоэ, церебролизин (противопоказан при наличии судорог), аминалон, пирацетам, пирититол, пантогам[35].
Лечение паркинсонизма. Эффективным методом лечения паркинсонизма является приём L-ДОФА (предшественник дофамина). Препарат проникает через гематоэнцефалический барьер и компенсирует недостаток дофамина в базальных ганглиях[36].
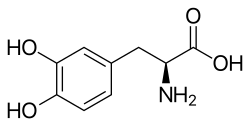
Наиболее эффективно комбинированное лечение, которое позволяет выравнивать баланс путём усиления дофаминергической системы (применение L-ДОФА или L-ДОФА-содержащих препаратов и медитана) и подавления холинергической системы (с помощью циклодола)[36].
Лечение L-ДОФА проводится по определённой схеме, предусматривающей постепенное увеличение дозировки и количества препарата в течение нескольких недель. Для уменьшения раздражения стенок желудочно-кишечного тракта препарат назначают после еды. Начальная доза 0,125 г в сутки, с постепенным повышением на 0,125—0,25 г в сутки. Лечебный эффект наблюдается на разных дозировках обычно от 2 г до 5—6 г в сутки. При длительном применении препарата в течение многих лет его эффективность снижается[36].
Противопоказанием к проведению такого лечения являются кровоточащие язвы желудка, тяжёлые заболевания печени и почек, декомпенсированное состояние сердечно-сосудистой системы, глаукома, психические заболевания[36].
Положительные результаты применения L-ДОФА или её производных отмечаются примерно у 70 % больных. Некоторые из них возвращаются к труду[36].
Лечение гиперкинезов. Назначают метаболические препараты, α-адреноблокаторы, нейролептики (галоперидол, аминазин) и транквилизаторы[28].
Лечение Кожевниковской эпилепсии. Также назначают метаболические препараты, антиконвульсанты (депакин, тегретол, смесь Серейского), транквилизаторы (элениум, мепробамат, триоксазин, гиндарин, мебикар) и нейролептики (аминазин)[28].
См. также[править | править код]
Примечания[править | править код]
Комментарии[править | править код]
Источники[править | править код]
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29 — 2018-06-29 — 2018.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 Гусев Е.А., Бурд Г.С., Коновалов А.Н. Неврология и нейрохирургия. — Медицина, 2000. — С. 49 — 69. — 347 с. — ISBN 5-225-00969-7.
- ↑ 1 2 3 4 5 6 В.Н. Тимченко, Л.В. Быстрякова. Инфекционные болезни у детей. — СПб.: СпецЛит, 2001. — С. 400 — 417. — 559 с. — 4000 экз. — ISBN 5-299-00096-0.
- ↑ Эпидемиология / Под ред. Д. В. Виноградова-Волжинского. — Л.: Медицина, 1973.
- ↑ 1 2 3 4 Н. Д. Ящук, Ю. Я. Венгеров. Инфекционные болезни. — М.: Медицина, 2003. — С. 421 — 431. — 543 с. — 10 000 экз. — ISBN 5-225-04659-2.
- ↑ Клиника, диагностика, лечение клещевого энцефалита. Medkurs.ru. Дата обращения: 14 августа 2009. Архивировано из оригинала 26 августа 2009 года.
- ↑ В. Тарасов. Клещевой энцефалит // Медицинская газета. — 2003. — № 3. Архивировано 18 апреля 2009 года.
- ↑ 1 2 3 4 А. А. Ярош, И. Ф. Криворучко. Нервные болезни. — Киев: Вища школа», 1985. — С. 240 — 248. — 462 с.
- ↑ 1 2 Клещевой энцефалит. Диавакс (май 2009). Дата обращения: 14 августа 2009. Архивировано из оригинала 8 февраля 2009 года.
- ↑ DEET Technical fact sheet (англ.). Национальный центр информации по пестицидам США. Дата обращения: 31 мая 2009. Архивировано 14 апреля 2010 года.
- ↑ 1 2 3 4 Клещевой энцефалит. EUROLAB. Дата обращения: 14 августа 2009. Архивировано из оригинала 27 мая 2009 года.
- ↑ «На улице моей который год…»: [Памятные места и улицы города Арсеньева] / ред. П. Ф. Бровко, сост. Е. Н. Язовских. – Арсеньев: ЗАО «Полицентр», 2014
- ↑ Е.П. Шувалова. Инфекционные болезни. — 5-е издание. — Ярославль: Медицина, 2001. — С. 439-451. — 624 с. — 5000 экз. — ISBN 5-225-04578-2.
- ↑ Японский энцефалит. EUROLAB. Дата обращения: 14 августа 2009. Архивировано из оригинала 5 июня 2009 года.
- ↑ Энцефалит Экономо. EUROLAB. Дата обращения: 14 августа 2009. Архивировано из оригинала 22 апреля 2009 года.
- ↑ Герпетические энцефалиты. Научный центр психического здоровья РАМН. Дата обращения: 14 августа 2009. Архивировано из оригинала 22 декабря 2010 года.
- ↑ Коревой энцефалит. Энцефалит.ру. Дата обращения: 14 августа 2009. Архивировано из оригинала 4 сентября 2009 года.
- ↑ Коревой энцефалит. EUROLAB. Дата обращения: 14 августа 2009. Архивировано из оригинала 4 мая 2009 года.
- ↑ Энцефалит при ветряной оспе. EUROLAB. Дата обращения: 14 августа 2009. Архивировано из оригинала 16 мая 2009 года.
- ↑ А.Я. Браславец. Неотложная неврология. — 3-е изд. — Харьков, 2006. — С. 112-116. — 300 с. — ISBN 966-8549-17-1.
- ↑ Профилактика сезонных острых респираторных вирусных инфекций. Medline.ru. Дата обращения: 3 апреля 2018. Архивировано 3 апреля 2018 года.
- ↑ В.Н. Миртовская, Э.И. Холопченко, В.З. Задорожный. Клиническая невропатология. — Вища школа, 1985. — С. 57.
- ↑ Гриппозный энцефалит. EUROLAB. Дата обращения: 14 августа 2009. Архивировано из оригинала 20 апреля 2009 года.
- ↑ 1 2 3 А.П. Зинченко. Острые нейроинфекции у детей. — Медицина, 1986. — С. 114-181.
- ↑ Encephalitis Symptoms (англ.). eMedicineHealth. Дата обращения: 14 августа 2009. Архивировано из оригинала 21 июля 2009 года.
- ↑ 1 2 Иксодовые клещи. Иксодовые клещи. Дата обращения: 14 августа 2009. Архивировано из оригинала 30 августа 2009 года.
- ↑ 1 2 3 Преднизалон. Описание препарата. Медико-Фармацевтическая служба/. Дата обращения: 14 августа 2009. Архивировано 29 июня 2009 года.
- ↑ 1 2 3 4 Лечение энцефалита на eurolab.ua. EUROLAB. Дата обращения: 14 августа 2009. Архивировано из оригинала 18 августа 2009 года.
- ↑ 1 2 3 Диакарб. Описание препарата. Медико-Фармацевтическая служба. Дата обращения: 17 августа 2009. Архивировано 11 марта 2009 года.
- ↑ 1 2 3 Маннитол. Описание препарата. Медико-Фармацевтическая служба. Дата обращения: 14 августа 2009. Архивировано 17 марта 2009 года.
- ↑ 1 2 3 Бринальдикс. Описание препарата. Медико-Фармацевтическая служба. Дата обращения: 14 августа 2009. Архивировано 13 ноября 2011 года.
- ↑ 1 2 Лечение клещевого энцефалита. Энцефалит.ру. Дата обращения: 14 августа 2009. Архивировано из оригинала 20 мая 2009 года.
- ↑ А. С. Саратиков, Т. П. Новожеева, Н. С. Лившиц, Ф. И. Бурченкова, Н. Г. Кадычагова, Р. Р. Ахмеджанов, Л. В. Баширова, А. А. Ерёмина, Г. В. Потапова. Доклиническая оценка безопасности йодантипирина // Экспериментальная и клиническая фармакология. — 1998. — № 2. — С. 57-59. — ISSN 0869-2092. Архивировано 29 октября 2012 года.
- ↑ 1 2 3 Йодантипирин. Описание препарата. Медико-Фармацевтическая служба. Дата обращения: 14 августа 2009. Архивировано 1 декабря 2008 года.
- ↑ Энцефалиты. Первичные энцефалиты. Вторичные энцефалиты. Альтернативная медицина. Дата обращения: 3 апреля 2018. Архивировано 4 апреля 2018 года.
- ↑ 1 2 3 4 5 В.В. Михеев, П.В. Мельничук. Нервные болезни. — 5-е издание. — М.: Медицина, 1981. — С. 292 — 308. — 544 с. — 70 000 экз.
Литература[править | править код]
- П. Я. Розенбах,. Энцефалит // Энциклопедический словарь Брокгауза и Ефрона : в 86 т. (82 т. и 4 доп.). — СПб., 1890—1907.
- А. П. Казанцев, В. С. Матковский. Справочник по инфекционным болезням. — Медицина, 1986. — 320 с.
- Г.В. Архангельский. Практикум по невропатологии. — Медицина, 1967. — 215 с.
- В.Н. Шток. Головная боль. — Медицина, 1987. — 304 с.
- Б.С. Виленский. Неотложные состояния в невропатологии. — Медицина, 1986. — 304 с.
- П.В. Волошин, И.И. Шогам. Неотложная помощь в клинике нервных болезней. — Медицина, 1987. — 213 с.
- Ф.И. Комаров, Н.А. Преображенский. Справочник практического врача. — Медицина, 1982. — 656 с.
- Л.А. Булахова, О.М. Саган. Справочник детского психиатра и невролога. — Здоров'я, 1985. — 288 с.
- Ю.В. Лобзин, Ю.П. Финогеев, С.Н. Новицкий. Лечение инфекционных больных. — Фолиант, 2003. — 128 с. — ISBN 5-93929-074-4.
- Т.М. Зубик, К.С. Иванов, А.П. Казанцев, А.Л. Лесников. Дифференциальная диагностика инфекционных болезней. — Медицина, 1991. — 336 с. — ISBN 5-225-01319-8.
- Р.Д. Коллинз. Диагностика нервных болезней. — Медицина, 1986. — 240 с.
- Е. В. Лещинская, И. Н. Мартыненко. Острые вирусные энцефалиты у детей. — Медицина, 1990. — 256 с.
Эта статья входит в число хороших статей русскоязычного раздела Википедии. |